La révolution technologique dans le domaine prothétique a transformé radicalement la qualité de vie de millions de patients dans le monde. Au cœur de cette transformation se trouve un élément fondamental : le choix du matériau de fabrication. Cette décision influence directement la performance, la longévité et l’acceptation biologique de l’implant par l’organisme. Les propriétés intrinsèques de chaque matériau déterminent non seulement la résistance mécanique de la prothèse, mais aussi sa capacité d’intégration tissulaire et sa tolérance à long terme. L’évolution constante des biomatériaux offre aujourd’hui des possibilités inédites pour optimiser les résultats cliniques et améliorer significativement le confort des patients porteurs de prothèses.
Classification des matériaux prothétiques et leurs propriétés biomécaniques
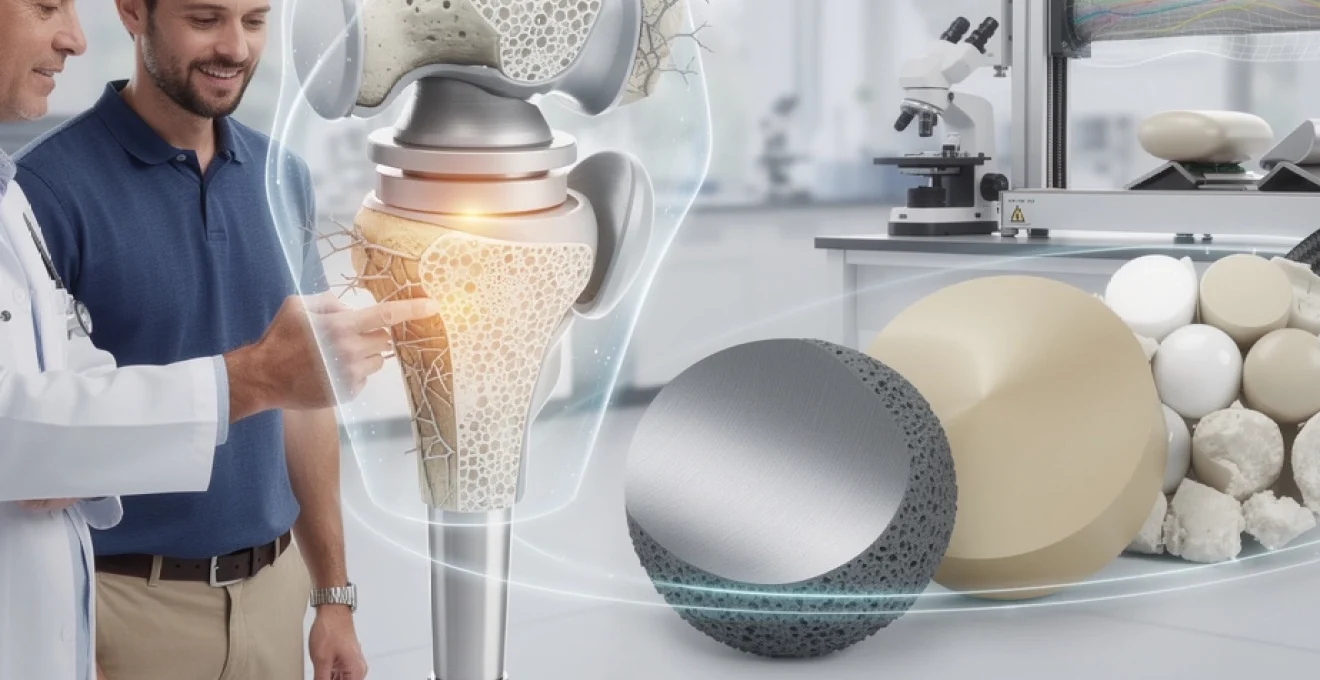
L’univers des matériaux prothétiques se caractérise par une diversité remarquable, chaque catégorie apportant des propriétés spécifiques adaptées à des applications cliniques particulières. Cette classification repose sur des critères biomécaniques rigoureux qui déterminent l’adéquation entre le matériau et sa fonction thérapeutique. Les ingénieurs biomédicaux évaluent systématiquement des paramètres cruciaux comme la résistance à la traction, le module d’élasticité, la limite de fatigue et la biocompatibilité pour optimiser les performances cliniques.
Les avancées récentes dans la science des matériaux ont permis de développer des solutions hybrides combinant les avantages de différentes familles de matériaux. Cette approche multicouche permet d’optimiser localement les propriétés mécaniques selon les contraintes spécifiques rencontrées par chaque zone de l’implant. L’interface entre différents matériaux constitue désormais un domaine de recherche prioritaire pour garantir une cohésion structurelle durable et prévenir les phénomènes de délaminage qui peuvent compromettre l’intégrité de l’implant.
Alliages métalliques : titane grade 4, acier inoxydable 316L et cobalt-chrome
Le titane Grade 4 représente l’étalon-or en matière d’implants osseux grâce à ses propriétés d’ostéointégration exceptionnelles. Sa structure cristalline hexagonale compacte confère une résistance à la corrosion remarquable, même dans l’environnement agressif des fluides biologiques. Le module d’élasticité du titane, proche de celui de l’os cortical, minimise les phénomènes de stress-shielding qui peuvent conduire à une résorption osseuse péri-implantaire.
L’acier inoxydable 316L conserve une place importante dans les applications temporaires et les instruments chirurgicaux. Sa facilité d’usinage et son coût réduit en font un matériau de choix pour certaines prothèses de courte durée. Cependant, sa sensibilité à la corrosion par piqûres en milieu chloruré limite son utilisation à long terme dans l’organisme humain.
Les alliages cobalt-chrome se distinguent par leur résistance exceptionnelle à l’usure, particulièrement adaptée aux surfaces articulaires soumises à des contraintes tribologiques importantes. Leur dureté élevée et leur stabilité dimensionnelle en font des candidats privilégiés pour les composants fémoraux des prothèses de hanche et les plateaux tibiaux des implants de genou.
Polymères biocompatibles : PEEK
Le PEEK (polyétheréthercétone) s’est imposé comme une alternative non métallique de référence dans de nombreuses prothèses, notamment rachidiennes, maxillo-faciales et en chirurgie orthopédique complexe. Ce polymère haute performance présente un module d’élasticité proche de celui de l’os cortical, ce qui permet de mieux répartir les contraintes et de limiter le stress shielding. Sa radiotransparence facilite également le suivi radiologique post-opératoire, un avantage décisif pour évaluer la consolidation osseuse autour des implants.
Au-delà de ses bonnes propriétés mécaniques, le PEEK se distingue par une excellente résistance chimique et thermique, ainsi qu’une biocompatibilité documentée dans de nombreux dispositifs médicaux certifiés. Il peut être renforcé par des fibres de carbone pour accroître sa rigidité dans les zones très sollicitées, ou texturé en surface afin de favoriser l’adhésion cellulaire. Couplé aux technologies de fabrication additive, ce polymère biocompatible permet de concevoir des géométries internes poreuses qui miment la structure trabéculaire de l’os.
Polymères biocompatibles : polyéthylène ultra-haute densité et silicones médicaux
Le polyéthylène ultra-haute densité (UHMWPE) reste le matériau de référence pour les surfaces d’appui des prothèses articulaires, en particulier au niveau des hanches, genoux et épaules. Composé de longues chaînes moléculaires entremêlées, il présente une excellente résistance à l’usure et une faible friction lorsqu’il est couplé à des têtes fémorales métalliques ou céramiques. Des traitements de réticulation par irradiation ont permis de réduire encore la production de particules de débris, facteur clé dans la prévention de l’ostéolyse péri-prothétique.
Les silicones médicaux occupent une place à part dans l’univers des matériaux prothétiques en raison de leur souplesse et de leur élasticité. Ils sont particulièrement utilisés pour les prothèses mammaires, faciales, digitales ou pour certains implants cardiaques et vasculaires. Leur module très faible permet d’absorber les déformations répétées sans rupture, un peu comme un amortisseur souple qui encaisse les micro-mouvements quotidiens. La formulation et la pureté du silicone sont toutefois déterminantes pour limiter les phénomènes de suintement ou de rupture de l’enveloppe à long terme.
Céramiques bioinertes : alumine, zircone et phosphate de calcium
Les céramiques bioinertes représentent une classe de matériaux à la fois extrêmement dures et chimiquement stables. L’alumine (Al2O3) a été l’une des premières céramiques utilisées en orthopédie pour les têtes fémorales, en raison de son très faible coefficient de friction et de sa grande résistance à l’usure. Sa structure cristalline dense limite la propagation des fissures, mais sa ténacité à la rupture reste modérée, ce qui impose un dimensionnement rigoureux des composants.
La zircone (ZrO2) stabilisée à l’yttrium a progressivement supplanté l’alumine dans de nombreuses prothèses articulaires, en particulier dans les couples de frottement céramique–céramique. Grâce à un phénomène de transformation de phase localisée, la zircone peut freiner l’extension des microfissures et offrir une meilleure ténacité. En parallèle, les céramiques à base de phosphates de calcium, telles que l’hydroxyapatite ou le phosphate tricalcique, sont utilisées comme revêtements ou substituts osseux. Leur composition proche de celle de la phase minérale de l’os les rend ostéoconductrices, idéales pour favoriser la colonisation osseuse et l’ancrage prothétique.
Matériaux composites : fibres de carbone et matrices polymères renforcées
Les matériaux composites associent une matrice polymère (souvent du PEEK ou des résines époxydes) à des renforts sous forme de fibres continues ou courtes, notamment des fibres de carbone. Ce mariage permet de combiner la légèreté et la capacité de mise en forme des polymères avec la rigidité et la résistance à la fatigue des fibres. On obtient ainsi des implants dont les propriétés mécaniques peuvent être finement ajustées selon la direction des contraintes, un peu comme on oriente les fibres dans une poutre en bois lamellé-collé pour optimiser sa résistance.
En orthopédie, les composites de fibres de carbone renforçant le PEEK sont de plus en plus utilisés pour des plaques d’ostéosynthèse, des cages intersomatiques ou des vis. Leur radiotransparence améliore considérablement l’imagerie post-opératoire et le contrôle de la consolidation. De plus, leur module d’élasticité peut être rapproché de celui de l’os cortical, ce qui réduit le risque de stress shielding. La directionnalité des fibres doit toutefois être soigneusement étudiée pour éviter des concentrations de contraintes et limiter le risque de délaminage sous charges cycliques.
Biocompatibilité et réponses tissulaires aux interfaces prothétiques
Au-delà des performances mécaniques, la réussite d’une prothèse dépend largement de la réponse biologique qu’elle induit au contact des tissus vivants. Une interface prothèse–tissu peut évoluer vers une intégration stable et durable, ou au contraire vers une réaction inflammatoire chronique conduisant au descellement. Comprendre ces phénomènes est essentiel pour choisir le matériau le plus adapté à chaque indication et à chaque profil de patient.
Les processus d’inflammation, de réparation et de remodelage osseux s’enclenchent dès les premières heures suivant l’implantation. À ce stade, quelques micromètres de rugosité de surface ou la présence de débris d’usure peuvent faire la différence entre une intégration harmonieuse et une réponse de rejet à bas bruit. Vous l’aurez compris : la biocompatibilité ne se limite pas à l’absence de toxicité immédiate, elle s’inscrit dans une dynamique tissulaire de long terme.
Phénomènes d’ostéointégration avec les implants en titane poreux
L’ostéointégration désigne la formation d’un contact intime et stable entre l’os vivant et la surface d’un implant, sans interposition de tissu fibreux. Les implants en titane poreux, réalisés par frittage ou fabrication additive, offrent une architecture tridimensionnelle qui imite l’os trabéculaire et facilite la colonisation cellulaire. Les pores interconnectés, généralement de 200 à 600 µm, permettent la néo-vascularisation et le dépôt progressif de matrice osseuse à l’intérieur même de l’implant.
Grâce à ces structures poreuses, l’ancrage mécanique ne repose plus seulement sur un ajustement géométrique, mais sur un véritable « verrouillage biologique » au fil des mois. Des revêtements bioactifs à base d’hydroxyapatite ou de phosphates de calcium peuvent encore accélérer ce processus en stimulant l’adhésion des ostéoblastes. À moyen terme, cette ostéointégration profonde améliore la stabilité primaire et secondaire de la prothèse et réduit le risque de descellement, notamment chez les patients jeunes et actifs.
Réactions inflammatoires chroniques et formation de tissu fibreux péri-prothétique
Lorsque l’interface prothétique est soumise à un micro-mouvement excessif ou à une libération importante de particules d’usure, la réaction tissulaire peut prendre une tournure défavorable. Les macrophages et cellules géantes multinucléées, chargés de phagocyter ces débris, libèrent alors des médiateurs inflammatoires qui stimulent l’activité des ostéoclastes. Ce cercle vicieux conduit à une résorption osseuse progressive et à la formation d’un tissu fibreux de mauvaise qualité autour de l’implant.
Dans ce contexte, la prothèse n’est plus véritablement intégrée mais simplement « encapsulée », ce qui favorise le descellement aseptique à moyen ou long terme. La qualité du couple de frottement (métal–polyéthylène, céramique–céramique, métal–métal), la propreté de la chaîne de fabrication et l’ajustement chirurgical jouent un rôle déterminant pour limiter la production de débris. On comprend ainsi pourquoi le choix du matériau et du procédé de surface conditionne directement la réponse inflammatoire chronique.
Migration ionique et corrosion galvanique des alliages métalliques
Les alliages métalliques implantés dans un milieu aussi complexe que l’organisme humain sont soumis à des phénomènes de corrosion électrochimique. Les variations de pH, la présence de chlorures et de protéines peuvent altérer passivement la couche d’oxyde protectrice à la surface du métal. Dans certains cas, cela entraîne une libération d’ions métalliques (cobalt, chrome, nickel, titane) susceptibles de diffuser localement ou systématiquement.
Lorsque plusieurs métaux différents coexistent dans la même zone anatomique (par exemple, une vis en titane combinée à une plaque en cobalt-chrome), des couples galvaniques peuvent se former, accélérant la corrosion de l’élément le moins noble. À long terme, cette migration ionique peut provoquer des réactions d’hypersensibilité, des douleurs inexpliquées ou des images de pseudotumeurs autour des prothèses. D’où l’importance de privilégier des combinaisons de matériaux compatibles et de réduire les interfaces métal–métal hétérogènes lorsque cela est possible.
Cytotoxicité des additifs plastifiants et stabilisants polymères
Les polymères médicaux ne sont jamais constitués du seul monomère de base : ils intègrent des plastifiants, stabilisants, pigments ou agents de réticulation indispensables à leurs performances. Certains de ces additifs peuvent migrer à très faible dose vers les tissus environnants, notamment dans des environnements dynamiques comme la cavité buccale ou l’articulation. Historiquement, des préoccupations ont été soulevées autour de certains phtalates ou bisphénols utilisés dans les plastiques.
Les normes actuelles imposent des tests poussés de cytotoxicité, de sensibilisation et de génotoxicité pour valider l’usage de ces matériaux en implantologie. Les formulations modernes de PMMA, de silicones ou de PEEK destinées aux prothèses permanentes sont donc soigneusement contrôlées pour limiter tout risque toxique. Pour vous, cela signifie que le « plastique » d’une prothèse n’est pas un polymère grand public, mais un matériau de grade médical spécifiquement formulé pour une tolérance maximale à long terme.
Propriétés mécaniques critiques pour la longévité prothétique
Une prothèse, qu’elle soit dentaire, orthopédique ou maxillo-faciale, est soumise à des millions de cycles de charge tout au long de sa durée de vie. Chaque pas, chaque mastication, chaque mouvement articulaire impose des contraintes répétées au matériau. Pour garantir une longévité prothétique optimale, il est donc essentiel de considérer plusieurs propriétés mécaniques clés : le module d’élasticité, la résistance à la fatigue, le coefficient de friction et la ténacité à la rupture.
On peut comparer la prothèse à une pièce mécanique de haute précision montée dans un environnement biologique vivant : si le matériau est trop rigide, trop fragile ou trop abrasif, le système finira par se dégrader prématurément. À l’inverse, un matériau correctement dimensionné et bien assorti aux tissus environnants permettra de retarder ou d’éviter les chirurgies de reprise, souvent plus lourdes que l’intervention initiale.
Module d’élasticité et adaptation au stress shielding osseux
Le module d’élasticité mesure la rigidité d’un matériau, c’est-à-dire sa capacité à se déformer sous une contrainte. En orthopédie, un écart trop important entre le module de la prothèse et celui de l’os voisin provoque le phénomène bien connu de stress shielding : l’implant détourne les charges mécaniques, l’os est moins sollicité et finit par se résorber. C’est ce qui peut survenir avec certaines tiges fémorales très rigides en alliage cobalt-chrome.
Les matériaux comme le titane ou le PEEK renforcé fibres de carbone, dont le module est plus proche de celui de l’os cortical, permettent une répartition plus physiologique des contraintes. L’os reste « fonctionnel » et conserve sa densité, ce qui profite à la stabilité de la prothèse. En pratique, le choix du matériau et de la géométrie de l’implant vise donc à trouver un équilibre subtil entre rigidité suffisante pour supporter les charges et flexibilité suffisante pour ne pas décharger l’os environnant.
Résistance à la fatigue cyclique et propagation des fissures
La fatigue mécanique est l’un des principaux mécanismes de défaillance des implants à long terme. Même lorsque les contraintes restent inférieures à la résistance ultime du matériau, leur répétition cyclique peut initier des microfissures qui se propagent peu à peu. Ce processus est comparable à un trombone que l’on plie et déplie des centaines de fois : il finit par rompre alors que la charge appliquée est pourtant modeste.
Les alliages de titane, le cobalt-chrome et certaines céramiques techniques présentent une très bonne résistance à la fatigue, à condition que la géométrie de la pièce n’engendre pas de concentrations de contraintes. Les composites à fibres de carbone offrent également une excellente tenue en fatigue lorsque les fibres sont orientées dans le sens principal de la charge. L’usinage, la finition de surface et l’absence de défauts internes (porosités, inclusions) sont autant de paramètres à maîtriser pour garantir une durée de vie en fatigue compatible avec les exigences cliniques.
Coefficient de friction et usure tribologique aux surfaces articulaires
Les surfaces articulaires des prothèses, comme la tête fémorale et la cupule acétabulaire ou le condyle fémoral et le plateau tibial, subissent des frottements répétés sous charge. Le coefficient de friction entre les matériaux en contact doit être le plus faible possible pour limiter l’usure et la production de débris particulaires. Les couples céramique–céramique et métal–UHMWPE ont été largement étudiés pour cette raison.
Une lubrification naturelle se met en place grâce au liquide synovial, mais la topographie de surface et la dureté relative des matériaux restent déterminantes. Un peu comme dans un moteur, la moindre irrégularité ou rugosité excessive peut accélérer l’usure des surfaces en contact. Les traitements de surface (polissage, revêtements durs de type nitrures ou carbures) permettent d’optimiser ce comportement tribologique et de réduire la quantité de particules d’usure, enjeu majeur pour la prévention de l’ostéolyse.
Ténacité à la rupture et comportement en déformation plastique
La ténacité à la rupture reflète la capacité d’un matériau à absorber de l’énergie avant de se rompre en présence d’un défaut. Les métaux, grâce à leur déformation plastique importante avant rupture, présentent généralement une bonne ténacité : ils se déforment, se plient ou se tordent avant de casser, ce qui offre une certaine marge de sécurité. À l’inverse, de nombreuses céramiques, bien que très dures, se rompent de manière fragile dès que la contrainte critique est dépassée.
Le choix d’un matériau à forte ténacité est crucial pour les zones où une fracture brutale pourrait avoir des conséquences majeures, comme les tiges fémorales ou les plaques de fixation. Dans d’autres cas, une certaine fragilité est acceptée en échange d’une très faible usure, comme pour des têtes fémorales en céramique. Vous voyez ici comment le compromis entre rigidité, dureté et ténacité guide la sélection des matériaux selon la fonction précise de chaque composant prothétique.
Techniques de traitement de surface et modifications structurelles
Les performances d’une prothèse ne dépendent pas uniquement du matériau « massif » : la surface en contact direct avec l’os, les tissus mous ou les fluides biologiques joue un rôle déterminant. C’est pourquoi de nombreuses techniques de traitement de surface sont utilisées pour modifier la rugosité, la chimie ou la structure cristalline sur quelques micromètres d’épaisseur, sans altérer le cœur du matériau.
Parmi ces techniques, on retrouve le sablage, le mordançage acide, l’oxydation anodique, les revêtements par projection plasma (hydroxyapatite, titane poreux), les nitrurations et les dépôts de couches minces (PVD, CVD). Ces traitements visent par exemple à améliorer l’adhésion osseuse, à réduire le coefficient de friction, à augmenter la résistance à la corrosion ou à limiter l’adhésion bactérienne. En pratique, une même prothèse peut combiner plusieurs stratégies de surface selon les zones : rugosité accrue pour l’ancrage osseux, finition miroir pour les parties articulaires.
Normes ISO 10993 et certifications réglementaires des matériaux
Avant d’être mis sur le marché, tout matériau destiné à un usage implantable doit satisfaire à un ensemble très strict de normes de biocompatibilité. La série ISO 10993 définit les tests à réaliser en fonction de la nature du dispositif (contact transitoire, temporaire ou permanent) et de son interaction avec l’organisme (tissus osseux, sanguins, muqueux, etc.). Ces essais incluent notamment la cytotoxicité, la sensibilisation, l’irritation, la génotoxicité, la toxicité systémique et, pour certains matériaux, des études de carcinogénicité.
En parallèle, les dispositifs prothétiques doivent être conformes aux exigences réglementaires européennes (règlement UE 2017/745) ou américaines (FDA), selon les marchés visés. Cela implique une traçabilité complète des lots de matières premières, une maîtrise des procédés de fabrication et des validations cliniques rigoureuses. Pour les patients comme pour les praticiens, ces certifications constituent une garantie que les matériaux utilisés ont été évalués dans des conditions extrêmes et répondent aux plus hauts standards de sécurité.
Innovations matériaux : nanocomposites et biomatériaux intelligents
Les recherches actuelles ouvrent la voie à une nouvelle génération de matériaux prothétiques, souvent qualifiés de biomatériaux intelligents. Les nanocomposites, par exemple, associent une matrice polymère ou céramique à des charges nanométriques (nanotubes de carbone, nanoparticules d’hydroxyapatite, graphène) pour améliorer la résistance mécanique, la conductivité ou la bioactivité. À l’échelle nanométrique, la surface spécifique est considérable, ce qui permet d’optimiser les interactions avec les cellules et les protéines.
Parallèlement, des matériaux dits « réactifs » sont en développement : ils peuvent libérer localement des agents anti-inflammatoires, antibiotiques ou ostéoinducteurs en réponse à un stimulus (variation de pH, température, charge mécanique). On imagine ainsi des revêtements capables de prévenir précocement une infection ou de stimuler la régénération osseuse dans une zone fragile. Couplées aux technologies d’impression 3D et à la personnalisation des implants, ces innovations laissent entrevoir des prothèses de plus en plus adaptées au profil biologique de chaque patient.