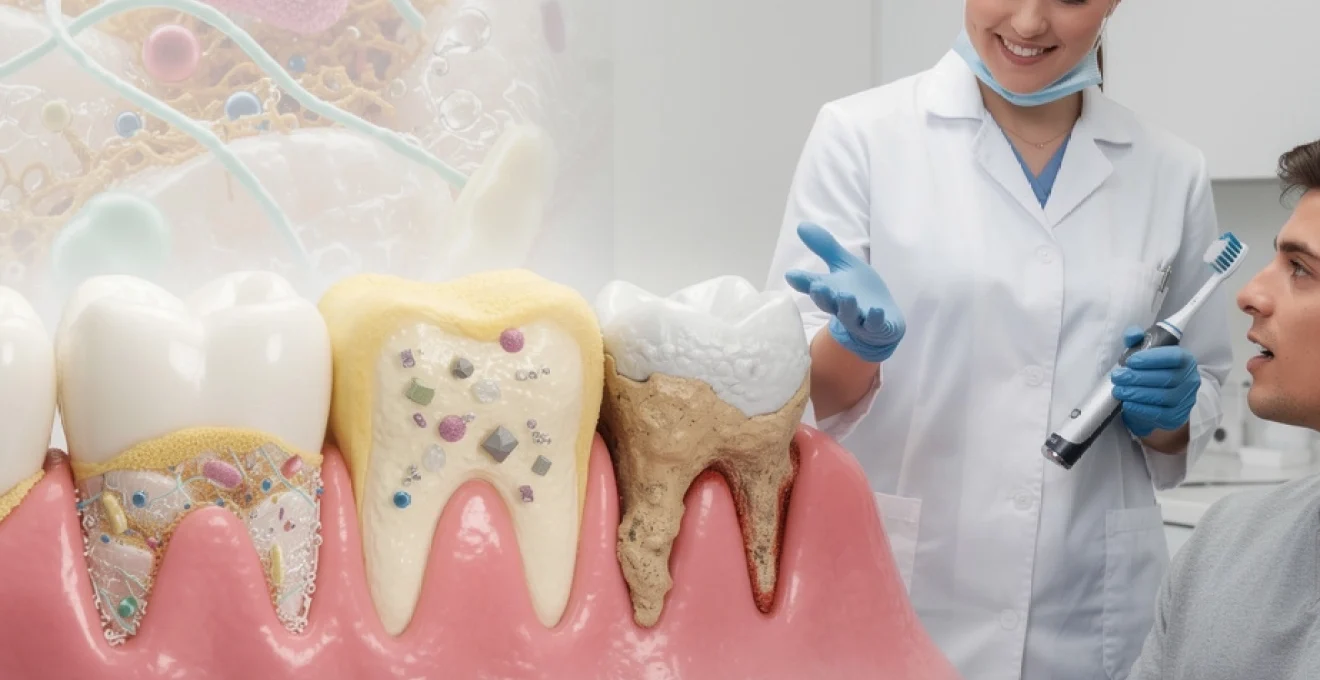
La plaque dentaire représente l’un des défis majeurs de l’hygiène bucco-dentaire moderne. Ce biofilm bactérien complexe, invisible à l’œil nu dans ses premiers stades, se développe naturellement sur les surfaces dentaires dès les premières heures suivant un brossage minutieux. Sa formation résulte d’un processus biologique sophistiqué impliquant des centaines d’espèces bactériennes qui s’organisent en communautés structurées. Comprendre les mécanismes de formation de cette pellicule microbienne devient essentiel pour développer des stratégies d’élimination efficaces et prévenir les complications pathologiques associées à son accumulation.
Processus de formation du biofilm bactérien sur l’émail dentaire
La formation de la plaque dentaire suit un processus chronologique précis qui débute immédiatement après l’exposition de l’émail aux fluides salivaires. Cette séquence complexe implique plusieurs étapes distinctes, chacune caractérisée par des événements microbiologiques spécifiques qui conditionnent l’architecture finale du biofilm mature.
Adhésion primaire des bactéries pionnières streptococcus sanguis et actinomyces viscosus
Dans les premières minutes suivant l’exposition de l’émail dentaire à la salive, les bactéries pionnières Streptococcus sanguis et Actinomyces viscosus initient le processus d’adhésion. Ces micro-organismes possèdent des propriétés d’affinité particulières pour les glycoprotéines salivaires adsorbées sur l’émail. Leur capacité à produire des enzymes spécifiques leur permet de créer des liaisons irréversibles avec la surface dentaire, établissant ainsi les fondations du futur biofilm.
La sélectivité de cette adhésion primaire dépend largement des caractéristiques physicochimiques de la surface dentaire. Les zones présentant des irrégularités microscopiques offrent des sites d’ancrage privilégiés pour ces bactéries colonisatrices. Cette phase critique détermine l’orientation future du développement de la plaque dentaire.
Maturation de la pellicule salivaire acquise et colonisation secondaire
Après l’établissement des premières colonies bactériennes, la pellicule salivaire acquise subit une maturation progressive. Les protéines salivaires s’organisent en structures tridimensionnelles complexes qui modifient l’environnement de surface. Cette transformation crée de nouveaux sites récepteurs favorisant l’adhésion d’espèces bactériennes secondaires telles que Streptococcus mutans et Lactobacillus acidophilus.
La colonisation secondaire se caractérise par une diversification microbienne significative. Les interactions synergiques entre différentes espèces bactériennes conduisent à l’établissement de chaînes trophiques complexes. Cette phase peut s’étendre sur plusieurs heures et constitue un point critique pour l’intervention préventive.
Synthèse de la matrice extracellulaire par les glucosyltransférases bactériennes
Les bactéries établies commencent alors la production intensive d’enzymes glucosyltransférases. Ces catalyseurs biologiques transforment les sucres alimentaires en polysaccharides extracellulaires, principalement des glucanes et des fructanes. Ces macromolécules forment une matrice tridimensionnelle qui confère au biofilm sa cohésion structurelle et sa résistance aux forces de cisaillement.
La synthèse de cette matrice extracellulaire
constitue un tournant dans la formation de la plaque dentaire. À partir de ce moment, le biofilm acquiert une véritable « armure » protectrice. La matrice retient les nutriments, piège les ions salivaires et limite la pénétration des agents antimicrobiens présents dans les dentifrices ou bains de bouche. C’est aussi elle qui donne à la plaque dentaire sa texture collante caractéristique et qui la rend si difficile à déloger par un brossage approximatif.
Plus la consommation de sucres fermentescibles est fréquente (boissons sucrées, grignotage régulier), plus l’activité des glucosyltransférases est stimulée. Le biofilm s’épaissit, se structure en microcolonies et développe des canaux de diffusion internes, comparables à un « réseau de ruelles » dans une ville. Cette organisation sophistiquée renforce la résilience du biofilm face aux agressions mécaniques et chimiques.
Transformation du biofilm immature en plaque dentaire calcifiée
Lorsque le biofilm reste en place plusieurs jours sans être correctement éliminé, il commence à se minéraliser sous l’action des ions calcium et phosphate présents dans la salive. Ces minéraux précipitent au cœur de la matrice extracellulaire et autour des bactéries, transformant progressivement le biofilm souple en dépôt dur et rugueux : c’est le tartre, ou plaque dentaire calcifiée. Cette transformation se produit généralement entre 24 et 72 heures après la formation de la plaque dentaire immature, puis se poursuit au fil des semaines.
Le tartre se dépose en priorité dans les zones de stagnation salivaire, notamment à la face interne des incisives inférieures et à proximité des glandes salivaires. Une fois calcifié, ce dépôt crée une surface encore plus favorable à la rétention d’un nouveau biofilm : il agit comme une « éponge minérale » sur laquelle viennent se fixer de nouvelles bactéries. À ce stade, ni la brosse à dents ni le fil dentaire ne suffisent plus à l’éliminer ; seul un détartrage professionnel permet de retirer complètement cette plaque dentaire calcifiée.
Composition microbiologique et biochimique de la plaque dentaire mature
Au fur et à mesure de sa maturation, la plaque dentaire évolue d’une population dominée par des bactéries aérobies ou facultatives vers un écosystème plus complexe, riche en bactéries anaérobies strictes. Cette évolution s’accompagne de profondes modifications biochimiques : augmentation de la proportion de polysaccharides extracellulaires, enrichissement en protéines salivaires modifiées et accumulation de minéraux. Comprendre cette composition permet de mieux cibler les méthodes d’élimination et de prévention.
Dominance des bactéries anaérobies porphyromonas gingivalis dans la plaque sous-gingivale
Dans les zones sous-gingivales, c’est-à-dire sous le rebord de la gencive, l’environnement devient rapidement pauvre en oxygène. Cette condition favorise la prolifération de bactéries anaérobies strictes telles que Porphyromonas gingivalis, Tannerella forsythia ou encore Treponema denticola. Ces espèces, fréquemment associées aux maladies parodontales, jouent un rôle central dans la déstabilisation des tissus de soutien de la dent.
Porphyromonas gingivalis possède un arsenal enzymatique particulièrement agressif : protéases, lipopolysaccharides et facteurs de virulence capables de dégrader le collagène, perturber la réponse immunitaire locale et entretenir un état inflammatoire chronique. La présence abondante de cette bactérie dans la plaque sous-gingivale est ainsi considérée comme un marqueur de risque élevé de parodontite. Plus la plaque dentaire reste en place le long du sillon gingival, plus l’environnement devient favorable à ce type de flore pathogène.
Concentration en polysaccharides extracellulaires et protéines salivaires
La matrice de la plaque dentaire mature est constituée majoritairement de polysaccharides extracellulaires, notamment des glucanes insolubles et des fructanes. Ces polymères dérivés des sucres alimentaires fonctionnent comme un « ciment biologique » qui soude entre elles les bactéries et renforce l’adhésion du biofilm à la surface de l’émail. Ils jouent également un rôle de réserve énergétique : les bactéries peuvent y puiser des glucides même en dehors des repas.
À ces polysaccharides s’ajoutent de nombreuses protéines d’origine salivaire (mucines, proline-rich proteins) et des protéines d’origine bactérienne. Avec le temps, ces composants se modifient, se dégradent partiellement et s’associent à des lipides et des acides nucléiques pour former une matrice très structurée. C’est cette combinaison complexe qui explique pourquoi la plaque dentaire ne peut pas être simplement « rincée » à l’eau : seule une action mécanique rigoureuse permet de fragmenter cette structure visqueuse et adhérente.
Présence de cristaux de phosphate de calcium et hydroxyapatite
Lorsqu’elle évolue vers un stade avancé, la plaque dentaire mature se charge progressivement en minéraux, principalement en phosphate de calcium. Ces sels se déposent au sein de la matrice sous forme de différents cristaux, dont l’hydroxyapatite, composant majeur de l’émail dentaire. Ce phénomène de minéralisation est directement à l’origine de la transformation de la plaque en tartre supra-gingival et sous-gingival.
Plus le pH buccal se maintient dans une zone légèrement alcaline, plus la précipitation de ces cristaux est favorisée. Certains facteurs, comme une salive riche en calcium, le tabagisme ou un brossage insuffisant, accélèrent encore ce processus. Une fois les cristaux formés, ils rigidifient la plaque dentaire, renforcent sa résistance aux forces de brossage et créent des micro-aspérités qui retiennent davantage de bactéries. Un véritable cercle vicieux se met alors en place entre minéralisation, rugosité de surface et accumulation supplémentaire de biofilm.
Métabolisme bactérien et production d’acides organiques lactiques
Sur le plan métabolique, la plaque dentaire mature est particulièrement active. De nombreuses bactéries, dont Streptococcus mutans et diverses espèces de lactobacilles, fermentent les sucres alimentaires pour produire des acides organiques, notamment l’acide lactique. Ces acides diffusent à travers la plaque et abaissent le pH au contact de l’émail dentaire, parfois en dessous du seuil critique de 5,5, où commence la déminéralisation de l’émail.
Lorsque ces épisodes d’acidification se répètent fréquemment au cours de la journée, les mécanismes naturels de reminéralisation par la salive ne suffisent plus à compenser les pertes minérales. C’est ainsi que se créent, à long terme, les lésions carieuses. On peut comparer ce processus à une pluie acide qui tombe régulièrement sur une pierre calcaire : chaque épisode semble anodin, mais l’érosion s’installe peu à peu. Réduire la fréquence des apports sucrés et éliminer régulièrement la plaque dentaire devient donc essentiel pour rompre ce cycle acidogène.
Méthodes mécaniques de déplaque avec brossage orthodontique
Face à cette organisation complexe de la plaque dentaire, les méthodes mécaniques de déplaque restent la base de toute stratégie d’hygiène bucco-dentaire. Un brossage méticuleux, complété par le nettoyage des espaces interdentaires, permet de désorganiser physiquement le biofilm et de limiter sa maturation. Chez les personnes portant un appareil orthodontique, ces techniques doivent être adaptées car les brackets et fils créent de nombreux « pièges à plaque ».
Technique de bass modifiée pour l’élimination du biofilm sulculaire
La technique de Bass modifiée est particulièrement recommandée pour cibler la plaque dentaire accumulée le long du sillon gingival, zone stratégique où débutent de nombreuses gingivites. Elle consiste à placer les brins de la brosse à dents à un angle d’environ 45° par rapport à la gencive, de manière à ce qu’ils pénètrent légèrement dans le sillon. De petits mouvements vibratoires et de rotation permettent ensuite de déloger le biofilm sulculaire sans traumatiser les tissus mous.
Appliquée correctement, cette méthode assure une excellente élimination de la plaque dentaire au niveau des collets et réduit significativement l’inflammation gingivale. Chez les porteurs d’appareils orthodontiques, la même technique peut être utilisée en adaptant l’angle de brossage autour des brackets et sous les fils. Vous pouvez visualiser cette technique comme un « balayage de précision » le long de la bordure gencive-dent, plutôt qu’un simple frottement horizontal rapide.
Efficacité des brosses à dents électriques Oral-B et philips sonicare
De nombreuses études cliniques ont montré que les brosses à dents électriques, qu’elles soient oscillantes-rotatives (comme certaines brosses Oral-B) ou soniques (comme Philips Sonicare), permettent de réduire davantage la plaque dentaire qu’une brosse manuelle utilisée de manière standard. Leur mouvement automatisé aide à maintenir une technique de brossage efficace, même chez les personnes ayant une dextérité limitée ou des difficultés à respecter le temps de brossage recommandé de deux minutes.
Les modèles soniques créent, en plus du mouvement mécanique des brins, un effet hydrodynamique qui favorise la disruption du biofilm dans les zones difficiles d’accès. Les brosses oscillantes-rotatives, quant à elles, exercent une action de « polissage » segment par segment sur chaque dent. Dans tous les cas, la clé reste l’utilisation régulière, au moins deux fois par jour, en suivant les instructions du fabricant. Pour un porteur d’appareil orthodontique, l’association d’une brosse électrique à une brossette orthodontique spécifique améliore encore le contrôle de plaque autour des attaches.
Utilisation du fil dentaire ciré et brossettes interdentaires TePe
Le brossage, même parfaitement réalisé, ne permet pas d’éliminer toute la plaque dentaire située entre les dents. Le fil dentaire ciré permet de glisser plus facilement dans les contacts interdentaires serrés et de « racler » doucement les faces proximales des dents, là où débutent de nombreuses caries. Utilisé une fois par jour, idéalement le soir, il complète de manière indispensable la routine d’hygiène.
Pour les espaces plus larges, ou en présence de restaurations, d’implants ou d’appareils orthodontiques, les brossettes interdentaires (comme les brossettes TePe) sont souvent plus adaptées. Leur petit goupillon inséré entre les dents permet de désorganiser la plaque dentaire et de retirer les débris alimentaires là où ni la brosse ni le fil ne peuvent agir efficacement. On peut comparer ces brossettes à de minuscules « plumeaux » qui viennent nettoyer les zones d’ombre de votre sourire.
Protocole de brossage avec dentifrice fluoré 1450 ppm
Pour optimiser l’élimination de la plaque dentaire et protéger l’émail contre les attaques acides, il est recommandé d’utiliser un dentifrice contenant environ 1450 ppm de fluor chez l’adulte. Ce taux de fluor contribue à renforcer la structure de l’émail et à favoriser la reminéralisation des zones précocement déminéralisées. Le protocole idéal consiste à se brosser les dents deux à trois fois par jour, pendant deux minutes, en veillant à couvrir systématiquement toutes les faces de chaque dent.
Après le brossage, il est conseillé de ne pas rincer abondamment la bouche avec de l’eau afin de laisser une fine pellicule de fluor sur les surfaces dentaires. Un simple crachage du surplus de mousse suffit. Chez les personnes à risque carieux élevé, votre chirurgien-dentiste pourra recommander, en complément, un dentifrice à plus forte teneur en fluor ou des gels fluorés spécifiques. Mais dans tous les cas, le fluor ne sera pleinement efficace que si la plaque dentaire est régulièrement et mécaniquement éliminée.
Agents chimiques et enzymatiques de contrôle de plaque
En complément des méthodes mécaniques, certains agents chimiques et enzymatiques peuvent aider à contrôler la formation et la maturation de la plaque dentaire. Ils ne remplacent jamais le brossage ni le nettoyage interdentaire, mais peuvent réduire la charge bactérienne, perturber l’adhésion du biofilm et limiter sa capacité à produire des acides.
Parmi les molécules les plus étudiées figure la chlorhexidine, souvent utilisée en bain de bouche à court terme dans les situations de gingivite ou après une intervention chirurgicale. Son action antibactérienne puissante permet de réduire significativement la quantité de plaque dentaire, mais son usage prolongé peut entraîner des colorations brunes des dents et des troubles du goût, d’où la nécessité de respecter strictement les recommandations du praticien.
D’autres agents, comme les huiles essentielles (thymol, eucalyptol, menthol) ou le CPC (chlorure de cétylpyridinium), sont présents dans certains bains de bouche destinés à un usage quotidien. Leur effet est plus modéré que celui de la chlorhexidine, mais ils contribuent à limiter la recolonisation bactérienne après le brossage. Des formulations enzymatiques, incorporant par exemple des enzymes capables de fragmenter les polysaccharides de la matrice, commencent également à se développer pour aider à désorganiser le biofilm.
Ces solutions ne doivent cependant pas être perçues comme une « solution miracle ». Sans un brossage minutieux, même le meilleur bain de bouche ne pourra pas dissoudre la plaque dentaire déjà organisée. Pensez à ces agents chimiques comme à des alliés qui affaiblissent les « défenses » du biofilm, alors que la brosse et le fil représentent l’outil principal pour le déloger.
Prévention de la reformation de plaque par modification du terrain buccal
Limiter la reformation de la plaque dentaire ne consiste pas uniquement à mieux la retirer : il s’agit aussi de rendre le terrain buccal moins favorable à son développement. Cela passe par des ajustements alimentaires, l’optimisation du flux salivaire et une prise en compte de certains facteurs généraux comme le tabagisme ou certaines pathologies.
Sur le plan alimentaire, la fréquence des apports sucrés joue un rôle plus important que la quantité totale consommée. Réduire le grignotage, privilégier les repas structurés et limiter les boissons sucrées ou acides en dehors des repas permet de diminuer les pics d’acidité répétés et de donner à la salive le temps de neutraliser les acides produits par la plaque dentaire. Une alimentation riche en fibres, en fruits et légumes croquants stimule la mastication et la production de salive, ce qui exerce un effet de « rinçage » naturel des surfaces dentaires.
La salive est en effet un acteur central de l’équilibre buccal. Elle apporte des minéraux (calcium, phosphate), des protéines protectrices et des composants antibactériens. En cas de sécheresse buccale (xérostomie), que ce soit liée à des médicaments, au stress ou à certaines maladies, la plaque dentaire se forme plus rapidement et devient plus acide. Boire régulièrement de l’eau, mâcher des gommes sans sucre ou utiliser des substituts salivaires peut aider à compenser ce déficit. L’arrêt du tabac, enfin, améliore la qualité de la salive, la vascularisation gingivale et la réponse immunitaire locale, réduisant ainsi le risque de complications liées à la plaque.
Conséquences pathologiques de l’accumulation de plaque non contrôlée
Lorsque la plaque dentaire n’est pas contrôlée de manière régulière et efficace, ses conséquences dépassent largement le simple inconfort ou la coloration des dents. À court terme, l’excès de plaque se manifeste souvent par une mauvaise haleine persistante, une sensation de rugosité sur les dents et des gencives qui saignent facilement au brossage. Ces signes ne doivent pas être banalisés : ils traduisent déjà un déséquilibre de l’écosystème buccal.
Sur le plan dentaire, l’exposition répétée des surfaces de l’émail aux acides produits par le biofilm conduit au développement de caries. Celles-ci débutent souvent sous forme de taches blanchâtres déminéralisées, puis progressent vers des cavités douloureuses si elles ne sont pas traitées. Au niveau gingival, l’inflammation chronique liée à la présence de plaque et de tartre le long du sillon gingival évolue d’une simple gingivite réversible vers des formes plus sévères de maladie parodontale. Dans la parodontite, les tissus de soutien de la dent (os et ligament parodontal) sont progressivement détruits, entraînant un déchaussement et, à terme, une perte dentaire.
De plus en plus d’études mettent en évidence les liens entre la santé bucco-dentaire et la santé générale. Les bactéries et médiateurs inflammatoires issus d’une plaque dentaire non contrôlée peuvent passer dans la circulation sanguine et contribuer à l’aggravation de certaines pathologies systémiques, comme les maladies cardiovasculaires ou le diabète mal équilibré. Autrement dit, prendre le temps de contrôler sa plaque dentaire au quotidien, c’est aussi investir dans sa santé globale. Vous l’aurez compris : un brossage rigoureux, le nettoyage interdentaire et des visites régulières chez le dentiste sont bien plus qu’une simple routine esthétique, ce sont de véritables gestes de prévention médicale.