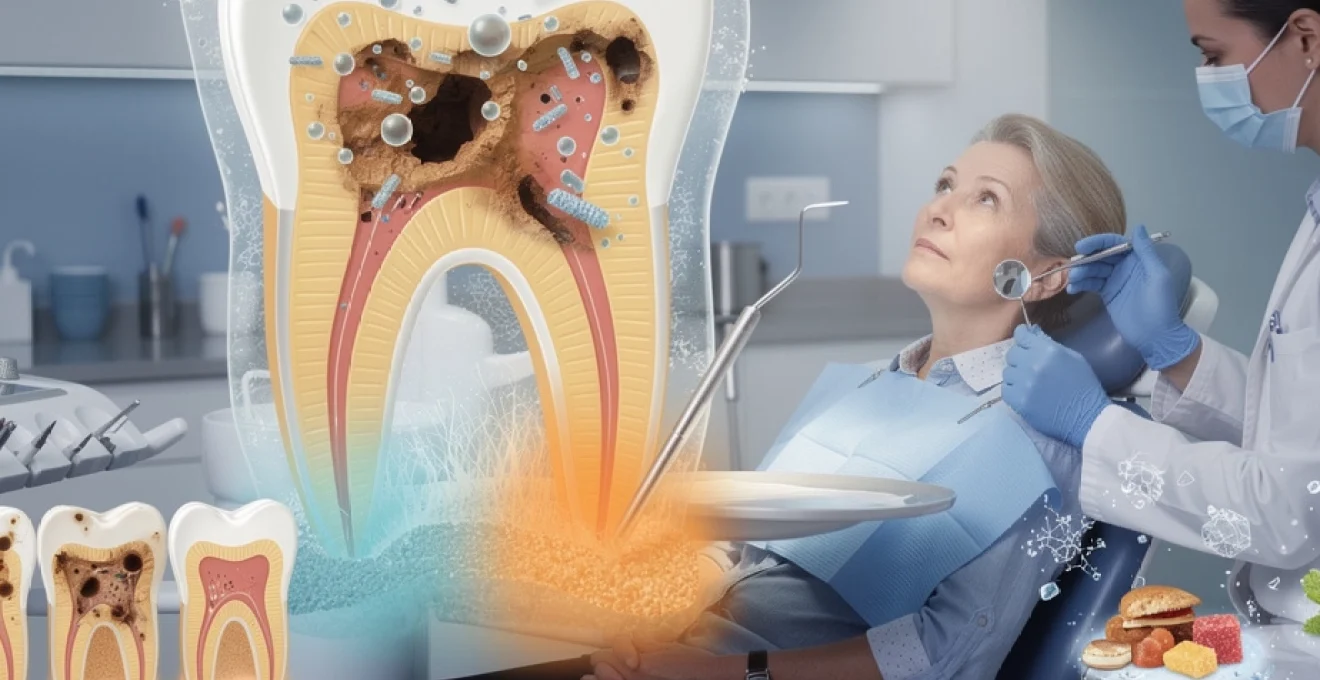
La carie dentaire représente l’affection bucco-dentaire la plus répandue dans le monde, touchant près de 2,3 milliards de personnes selon l’Organisation mondiale de la santé. Cette pathologie infectieuse progressive résulte d’un déséquilibre complexe entre les facteurs protecteurs et pathogènes présents dans l’environnement buccal. Comprendre les mécanismes sous-jacents de cette maladie multifactorielle s’avère essentiel pour développer des stratégies thérapeutiques efficaces et des protocoles préventifs adaptés. L’évolution des connaissances scientifiques a permis de révéler que la carie ne constitue pas simplement une destruction mécanique de l’émail, mais plutôt un processus dynamique impliquant des interactions complexes entre le biofilm bactérien, les substrats fermentescibles et la réponse de l’hôte.
Mécanisme pathophysiologique de la carie dentaire et biofilm bactérien
La compréhension du processus carieux nécessite une analyse approfondie des mécanismes biologiques qui régissent la formation et la progression des lésions. Le biofilm dentaire constitue un écosystème microbien complexe où différentes espèces bactériennes interagissent dans un environnement structuré et autorégulé. Cette communauté microbienne adhère fermement aux surfaces dentaires grâce à une matrice extracellulaire composée de polysaccharides, de protéines et d’acides nucléiques.
Rôle du streptococcus mutans dans la déminéralisation de l’émail
Le Streptococcus mutans joue un rôle prépondérant dans l’initiation du processus carieux grâce à ses propriétés métaboliques spécifiques. Cette bactérie cariogène possède la capacité unique de synthétiser des glucanes insolubles à partir du saccharose, facilitant ainsi son adhésion aux surfaces dentaires. L’enzyme glucosyltransférase produite par S. mutans catalyse la formation de ces polysaccharides extracellulaires qui constituent l’architecture du biofilm mature. La production d’acide lactique par cette bactérie génère un environnement acide localisé, avec un pH pouvant descendre en dessous de 5,5, seuil critique pour la dissolution de l’hydroxyapatite.
Formation et maturation de la plaque dentaire cariogène
La formation du biofilm cariogène s’effectue selon une séquence temporelle précise débutant par l’adhésion de colonisateurs primaires aux protéines salivaires adsorbées sur l’émail. Ces premières bactéries, principalement des streptocoques et des actinomycètes, créent les conditions favorables à l’implantation d’espèces secondaires plus pathogènes. La maturation du biofilm s’accompagne d’une stratification des communautés microbiennes, avec les bactéries acidophiles concentrées dans les couches profondes au contact de l’émail. Cette organisation spatiale optimise l’efficacité du processus de déminéralisation en maintenant des concentrations élevées d’acides organiques à l’interface émail-biofilm.
Processus de déminéralisation-reminéralisation de l’hydroxyapatite
L’émail dentaire, composé à 96% de cristaux d’hydroxyapatite carbonatée, subit continuellement des cycles de déminéralisation et de reminéralisation. Lorsque le pH chute en dessous du pH critique (5,5 pour l’émail, 6,2 pour la dentine), les ions calcium et phosphate se dissol
vent progressivement dans la salive. À l’inverse, lorsque le pH remonte grâce à l’effet tampon salivaire et à l’arrêt des apports sucrés, des ions calcium, phosphate et fluor peuvent être réincorporés dans la structure cristalline. Ce processus de déminéralisation-reminéralisation est permanent au cours de la journée et détermine l’équilibre carieux individuel. Une carie dentaire se développe lorsque la balance penche durablement vers la déminéralisation, en raison de prises alimentaires sucrées fréquentes ou d’une hygiène bucco-dentaire insuffisante. Les stratégies préventives et thérapeutiques modernes visent justement à favoriser la reminéralisation de l’hydroxyapatite et à stabiliser les lésions initiales.
Impact du ph salivaire sur l’équilibre minéral dentaire
Le pH salivaire joue un rôle central dans la régulation de l’équilibre minéral de l’émail et de la dentine. En conditions basales, la salive présente un pH légèrement basique (autour de 7) et une forte capacité tampon, limitant les variations acides après les repas. Lors de la consommation de sucres fermentescibles, la production d’acides par le biofilm entraîne une chute rapide du pH au niveau de la plaque dentaire, parfois en dessous du seuil critique pendant 20 à 30 minutes.
Lorsque ces épisodes acides se répètent de façon rapprochée, l’émail n’a plus le temps de se reminéraliser entre deux attaques. C’est ce que l’on observe chez les patients qui grignotent ou sirotent des boissons sucrées tout au long de la journée. À l’inverse, un pH salivaire stable associé à une bonne qualité et quantité de salive protège contre la progression des lésions carieuses. C’est pourquoi l’évaluation du flux salivaire et du pH fait partie intégrante de l’analyse du risque carieux en pratique clinique.
Facteurs étiologiques et cofacteurs de risque carieux
Si le biofilm cariogène et les sucres alimentaires constituent le socle de la carie dentaire, de nombreux facteurs modulent la susceptibilité individuelle. L’évolution d’une lésion carieuse dépend ainsi d’une interaction complexe entre les habitudes de vie, l’exposition au fluor, les caractéristiques de la salive et certains déterminants génétiques ou médicaux. Comprendre ces facteurs de risque permet de mettre en place des stratégies préventives personnalisées, adaptées au profil de chaque patient.
Influence de l’indice CPO-D et des habitudes alimentaires sucrées
L’indice CPO-D (Dents Cariées, Perdues, Obturées) est un indicateur épidémiologique de référence pour évaluer l’expérience carieuse d’un individu ou d’une population. Un CPO-D élevé traduit un antécédent important de caries dentaires et est corrélé à un risque carieux futur accru. En pratique, un patient présentant plusieurs obturations récentes ou dents perdues pour cause carieuse nécessite une vigilance renforcée et un suivi plus rapproché.
Les habitudes alimentaires sucrées exercent un impact majeur sur cet indice. Ce n’est pas seulement la quantité de sucre consommée qui compte, mais surtout la fréquence des prises au cours de la journée. Les collations répétées, les boissons sucrées sirotées en continu ou le grignotage entre les repas maintiennent un pH buccal bas sur de longues périodes. Pour réduire le risque de carie dentaire, il est conseillé de limiter les apports en sucres ajoutés, de privilégier les prises pendant les repas et de se rincer la bouche ou se brosser les dents après la consommation d’aliments très cariogènes.
Déficit en fluor et dysfonctionnements salivaires
Le fluor constitue un facteur protecteur majeur contre la carie dentaire. Il s’intègre dans les cristaux d’hydroxyapatite pour former une fluorapatite plus résistante aux attaques acides. Une insuffisance d’apport en fluor, que ce soit via l’eau de boisson, les dentifrices fluorés ou les applications professionnelles, rend l’émail plus vulnérable aux épisodes de déminéralisation. Les recommandations actuelles préconisent l’utilisation quotidienne de dentifrices fluorés adaptés à l’âge et au risque carieux.
Les dysfonctionnements salivaires, en particulier l’hyposialie et la xérostomie, représentent un autre cofacteur de risque important. La diminution du flux salivaire réduit l’effet tampon, le pouvoir de lavage et l’apport d’ions minéraux aux surfaces dentaires. Les patients se plaignant de bouche sèche présentent souvent une augmentation rapide des caries, notamment au collet des dents ou sur les faces radiculaires. Une prise en charge spécifique incluant substituts salivaires, hydratation renforcée et fluor haute teneur est alors indispensable pour limiter la progression des lésions.
Prédisposition génétique et morphologie dentaire défavorable
Certains individus présentent une prédisposition génétique à la carie dentaire, liée à des variations de structure de l’émail, de composition salivaire ou de réponse immunitaire face au biofilm. Des études ont mis en évidence des polymorphismes génétiques associés à une susceptibilité accrue, bien que l’environnement reste déterminant. En pratique, l’observation de caries multiples chez plusieurs membres d’une même famille doit alerter sur un possible terrain carieux et justifier un renforcement des mesures préventives.
La morphologie dentaire peut également favoriser la rétention de plaque et la stagnation alimentaire. Des sillons occlusaux très profonds, des fissures étroites ou des malpositions dentaires créent des zones difficiles à nettoyer, où la brosse à dents et le fil dentaire accèdent mal. Ces particularités expliquent pourquoi certaines dents, comme les premières molaires permanentes chez l’enfant, sont particulièrement exposées. Les scellements de sillons et les conseils d’hygiène ciblés constituent alors des outils efficaces pour réduire le risque de carie dentaire sur ces zones à haut risque.
Médications xerostomiantes et pathologies systémiques associées
De nombreux médicaments couramment prescrits induisent une xérostomie iatrogène, c’est-à-dire une sensation de bouche sèche liée à une diminution du flux salivaire. C’est le cas de certains antidépresseurs, anxiolytiques, antihistaminiques, antihypertenseurs ou traitements contre le cancer. Chez ces patients, l’apparition rapide de caries cervicales ou radiculaires doit faire envisager un rôle aggravant du traitement médicamenteux. Une collaboration entre le dentiste et le médecin traitant permet parfois d’ajuster les doses ou de proposer des alternatives thérapeutiques.
Par ailleurs, plusieurs pathologies systémiques augmentent le risque de carie dentaire, comme le diabète mal équilibré, les maladies auto-immunes (syndrome de Gougerot-Sjögren), les troubles du comportement alimentaire ou les reflux gastro-œsophagiens. Ces affections modifient l’environnement buccal, le pH ou la qualité de la salive. Dans ces situations, la carie dentaire doit être considérée comme une complication bucco-dentaire d’une maladie générale, nécessitant une approche globale et pluridisciplinaire.
Diagnostic clinique et classifications lésionnelles selon l’ICDAS
Le diagnostic de la carie dentaire repose sur un examen clinique minutieux complété, si nécessaire, par des examens radiographiques. Au fauteuil, le dentiste inspecte les surfaces dentaires propres et sèches, à la recherche de changements de couleur, de texture ou de translucidité. Le recours à un éclairage puissant, à des loupes ou à la photographie intra-orale améliore la détection des lésions initiales, parfois invisibles à l’œil nu.
Pour standardiser la description des lésions carieuses, la classification ICDAS (International Caries Detection and Assessment System) est de plus en plus utilisée. Elle distingue plusieurs stades, de la simple tache blanche non cavitaire (codes 1 et 2) aux cavités modérées ou étendues atteignant la dentine (codes 3 à 6). Cette approche graduée permet d’adapter la prise en charge : une lésion ICDAS 1 ou 2 pourra, par exemple, bénéficier d’un traitement conservateur de reminéralisation, alors qu’une lésion ICDAS 5 ou 6 nécessitera souvent une restauration. Les radiographies interproximales complètent l’examen en révélant des caries débutantes entre les dents, zones où l’exploration visuelle est limitée.
Symptomatologie et progression des lésions carieuses
La carie dentaire évolue généralement de manière silencieuse, surtout à ses débuts. La symptomatologie varie en fonction de la profondeur de la lésion et des tissus atteints. Comprendre cette progression permet de mieux interpréter les signaux envoyés par votre bouche et de consulter au bon moment. Plus une carie dentaire est traitée tôt, plus le soin peut rester conservateur et indolore.
Stades asymptomatiques de la carie de l’émail
Aux premiers stades, la carie dentaire est limitée à l’émail et ne provoque aucune douleur. L’absence de fibres nerveuses dans cette couche explique ce caractère asymptomatique. Cliniquement, on observe parfois une tache blanche crayeuse, signe de déminéralisation superficielle, ou une légère coloration brune dans un sillon occlusal. Ces lésions dites non cavitaires correspondent souvent aux stades ICDAS 1 et 2.
À ce stade, la bonne nouvelle est qu’une prise en charge précoce permet souvent d’arrêter ou de faire régresser la lésion sans avoir à « percer » la dent. Une amélioration rigoureuse de l’hygiène bucco-dentaire, l’utilisation quotidienne de dentifrice fluoré et des applications professionnelles de vernis fluorés peuvent favoriser la reminéralisation de l’émail. C’est précisément pour détecter ces caries débutantes, invisibles et indolores pour le patient, que les visites de contrôle régulières chez le dentiste sont indispensables.
Hyperesthésie dentinaire et douleur pulpaire
Lorsque la carie dentaire franchit la barrière amélaire et atteint la dentine, les symptômes commencent à apparaître. La dentine est parcourue de tubuli contenant des prolongements cellulaires reliés à la pulpe, ce qui la rend sensible aux variations thermiques et osmotiques. Le patient décrit alors une hyperesthésie dentinaire : une douleur brève au contact du froid, du chaud ou des aliments sucrés, qui disparaît dès que le stimulus cesse.
Si la lésion progresse en profondeur et se rapproche de la pulpe, la douleur devient plus intense et prolongée. La pulpe peut s’enflammer (pulpite réversible ou irréversible) et provoquer des douleurs spontanées, pulsatiles, parfois nocturnes. À ce stade, la carie dentaire n’est plus seulement une atteinte de structure : elle menace la vitalité de la dent. Sans traitement adapté, l’inflammation pulpaire risque d’évoluer vers une nécrose, avec un risque infectieux accru.
Complications infectieuses : pulpite et abcès apical
La pulpite correspond à l’inflammation de la pulpe dentaire, tissu richement vascularisé et innervé situé au centre de la dent. Dans sa forme réversible, la douleur est déclenchée par un stimulus et s’atténue rapidement ; un traitement conservateur de la dent peut alors suffire. En revanche, lors d’une pulpite irréversible, la douleur est intense, spontanée, souvent insomniante. La seule option pour soulager durablement le patient est alors un traitement endodontique (traitement de canal) ou, dans certains cas, l’extraction de la dent.
Si l’infection franchit l’apex radiculaire, elle peut se diffuser dans l’os alvéolaire et aboutir à un abcès apical. Le patient présente alors une douleur exacerbée à la mastication, un gonflement localisé, voire une fièvre et un malaise général. L’abcès dentaire constitue une urgence thérapeutique, car l’infection peut, dans de rares cas, se propager aux tissus faciaux ou à d’autres organes. Un drainage, associé à un traitement antibiotique adapté et à une prise en charge endodontique ou chirurgicale, est alors indispensable.
Approches thérapeutiques conservatrices et restauratrices
Le choix du traitement d’une carie dentaire dépend principalement de son stade d’évolution, de sa localisation et du profil de risque du patient. L’objectif est toujours de préserver au maximum la structure saine, tout en éliminant le tissu infecté et en rétablissant la fonction et l’esthétique de la dent. On distingue les approches conservatrices, qui misent sur la reminéralisation, des traitements restaurateurs, directs ou indirects, et des thérapeutiques endodontiques lorsque la pulpe est atteinte.
Reminéralisation par vernis fluorés et phosphate de calcium amorphe
Pour les lésions initiales limitées à l’émail, le traitement de choix repose sur la reminéralisation guidée. Les vernis fluorés haute concentration (généralement entre 22 600 ppm et 50 000 ppm de fluor) sont appliqués en cabinet sur les zones déminéralisées. Ils permettent une libération prolongée de fluor, favorisant la formation de fluorapatite et la réincorporation de minéraux dans les cristaux d’hydroxyapatite. Cette approche est particulièrement indiquée chez les enfants, les adolescents et les patients à haut risque carieux.
Les produits contenant du phosphate de calcium amorphe (ACP), parfois associés au fluor (CPP-ACP), constituent une autre option intéressante. Ils agissent comme un réservoir d’ions calcium et phosphate disponibles à la surface de l’émail, facilitant sa reminéralisation. Vous pouvez les assimiler à une « recharge minérale » localisée, comparable à la réparation d’un mur dont les briques auraient été progressivement dissoutes. Utilisés en complément d’une hygiène rigoureuse et d’une alimentation adaptée, ces protocoles peuvent stabiliser des lésions précoces sans recourir à une restauration invasive.
Techniques de restauration directe : composite et amalgame
Lorsque la carie dentaire a entraîné une cavitation, l’élimination du tissu infecté et la restauration de la dent deviennent nécessaires. Les restaurations directes sont réalisées en une seule séance, directement au fauteuil. Le matériau le plus utilisé aujourd’hui est la résine composite, qui permet des obturations esthétiques de la couleur de la dent et une adhésion micromécanique à l’émail et à la dentine. Les techniques adhésives modernes autorisent des préparations plus conservatrices, limitant l’ablation de tissu sain.
L’amalgame dentaire, alliage métallique à base de mercure, d’argent, d’étain et de cuivre, a longtemps été la référence pour les restaurations postérieures. Il offre une grande longévité et une bonne résistance mécanique, mais son usage diminue en raison de préoccupations environnementales et esthétiques. Dans certains contextes cliniques (zones non visibles, contraintes occlusales élevées), il peut néanmoins rester une option pertinente. Le choix entre composite et amalgame se fait en fonction de la taille de la cavité, de la localisation, du risque carieux et des attentes du patient.
Restaurations indirectes : inlays, onlays et couronnes céramiques
Lorsque la destruction dentaire est plus importante, les restaurations directes peuvent ne plus offrir une résistance suffisante. Les restaurations indirectes, réalisées en laboratoire ou par CFAO (conception et fabrication assistées par ordinateur), permettent alors de reconstruire durablement la dent. Les inlays remplacent une partie intra-coronaire, les onlays recouvrent une ou plusieurs cuspides, tandis que les couronnes englobent la quasi-totalité de la couronne clinique.
Les matériaux utilisés sont variés : céramiques, composites de laboratoire ou alliages métalliques. Les céramiques modernes, en particulier, offrent un excellent compromis entre esthétique et résistance mécanique. On peut comparer ces restaurations à une pièce sur mesure venant « coiffer » la dent fragilisée, un peu comme une coquille protectrice. Elles nécessitent généralement deux rendez-vous : un temps de préparation et d’empreinte, puis la pose définitive après essayage. Bien indiquées, elles permettent de prolonger la vie de dents très atteintes par la carie dentaire.
Endodontie : traitement canalaire et coiffage pulpaire direct
Quand la carie atteint ou menace la pulpe, l’endodontie devient nécessaire pour conserver la dent sur l’arcade. Le traitement canalaire consiste à retirer le tissu pulpaire nécrosé ou irréversiblement inflammatoire, à désinfecter soigneusement les canaux radiculaires, puis à les obturer hermétiquement avec de la gutta-percha et un ciment endodontique. Ce protocole supprime la douleur, élimine le foyer infectieux et permet de restaurer ensuite la dent à l’aide d’une obturation ou d’une couronne.
Dans certaines situations, notamment chez le jeune patient avec une pulpe encore vitale, un coiffage pulpaire direct peut être envisagé. Il s’agit d’appliquer un biomatériau (hydroxyde de calcium, silicate tricalcique de type MTA ou biocéramique) directement sur une exposition pulpaire ponctuelle, afin de favoriser la cicatrisation et le maintien de la vitalité. Cette approche, plus conservatrice, exige un diagnostic précis et une indication rigoureuse, mais elle illustre bien la tendance moderne à préserver autant que possible les tissus vivants.
Stratégies préventives primaires et secondaires en odontologie
La prévention reste la pierre angulaire de la lutte contre la carie dentaire, bien avant les traitements restaurateurs. On distingue classiquement la prévention primaire, qui vise à empêcher l’apparition des lésions, et la prévention secondaire, qui cherche à détecter et traiter précocement les caries débutantes. Dans les deux cas, l’objectif est le même : réduire le risque carieux global et maintenir une bonne santé bucco-dentaire tout au long de la vie.
La prévention primaire repose sur une hygiène bucco-dentaire quotidienne efficace (brossage biquotidien avec un dentifrice fluoré, utilisation de fil ou de brossettes interdentaires), associée à une alimentation équilibrée limitant les sucres ajoutés et le grignotage. Les scellements de sillons sur les molaires permanentes des enfants, les conseils d’hygiène personnalisés et les bilans réguliers chez le dentiste en font partie intégrante. On peut comparer ces mesures à l’entretien régulier d’un véhicule : en prenant soin de vos dents au quotidien, vous évitez les pannes majeures à long terme.
La prévention secondaire, quant à elle, met l’accent sur le dépistage précoce des caries débutantes par des contrôles périodiques et, si besoin, des radiographies. Elle inclut l’application de vernis fluorés, l’utilisation de gels ou de bains de bouche fluorés chez les patients à risque, ainsi que la surveillance rapprochée des lésions initiales. Pour les personnes présentant une hyposialie, sous traitements xerostomiants ou atteintes de pathologies générales, un protocole préventif renforcé est recommandé. En travaillant main dans la main avec votre dentiste et en adoptant des habitudes adaptées, vous pouvez considérablement réduire votre risque de carie dentaire, même si vous vous considérez comme « terrain à caries ».