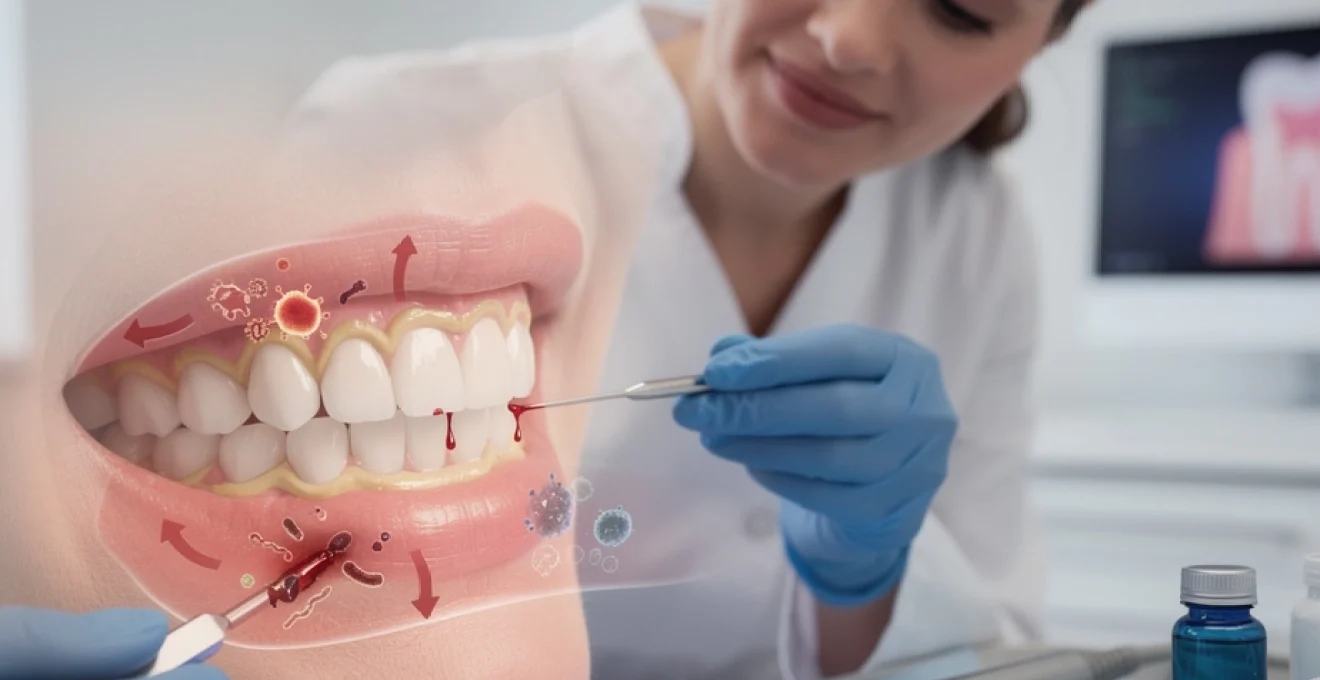
La gingivite représente l’une des pathologies bucco-dentaires les plus répandues au monde, touchant près de 80% de la population adulte à différents stades de leur vie. Cette inflammation des gencives, bien que souvent considérée comme bénigne, constitue en réalité le premier maillon d’une chaîne pathologique qui peut conduire à des complications sérieuses. L’identification précoce des signes cliniques et la mise en place de stratégies thérapeutiques adaptées s’avèrent cruciales pour prévenir l’évolution vers une parodontite destructrice. Cette affection inflammatoire, caractérisée par une réaction tissulaire aux agressions bactériennes, nécessite une approche multidisciplinaire combinant connaissances microbiologiques, immunologiques et cliniques pour optimiser les résultats thérapeutiques.
Pathophysiologie de la gingivite : mécanismes inflammatoires et biofilm bactérien
La compréhension des mécanismes physiopathologiques de la gingivite repose sur l’analyse des interactions complexes entre le biofilm bactérien et les tissus parodontaux. Cette dynamique inflammatoire implique une cascade de réactions immunologiques et microbiologiques qui transforment progressivement l’écosystème buccal sain en un environnement pathogène. L’équilibre délicat entre les facteurs de virulence bactériens et les défenses de l’hôte détermine l’ampleur et la progression de la réaction inflammatoire gingivale.
Accumulation de plaque dentaire et formation du biofilm de streptococcus mutans
La formation du biofilm débute par l’adhésion sélective de microorganismes pionniers, principalement Streptococcus mutans et Streptococcus sanguinis, sur la pellicule salivaire acquise. Ces bactéries colonisatrices sécrètent des exopolysaccharides qui favorisent l’agrégation microbienne et créent une matrice protectrice tridimensionnelle. La production de glucanes et de fructanes par les enzymes bactériennes, notamment la glucosyltransférase, renforce la cohésion du biofilm et sa résistance aux forces de cisaillement salivaires. Cette architecture complexe permet la coaggregation de nouvelles espèces bactériennes, transformant progressivement la communauté microbienne initiale en un écosystème polymicrobien mature.
Cascade inflammatoire gingivale : rôle des cytokines IL-1β et TNF-α
L’activation de la réponse inflammatoire gingivale implique la reconnaissance des motifs moléculaires associés aux pathogènes (PAMPs) par les récepteurs de type Toll (TLR) des cellules épithéliales et immunitaires. Cette reconnaissance déclenche la production de cytokines pro-inflammatoires, particulièrement l’interleukine-1β (IL-1β) et le facteur de nécrose tumorale alpha (TNF-α). Ces médiateurs orchestrent le recrutement des cellules inflammatoires, augmentent la perméabilité vasculaire et stimulent la production de métalloprotéinases matricielles. La surproduction chronique de ces cytokines contribue à la destruction progressive du tissu conjonctif gingival et à l’altération de l’intégrité épithéliale.
Dysbiose microbienne : transition de actinomyces vers porphyromonas gingivalis
La progression de la gingivite s’accompagne d’une modification qualitative et quantitative de la flore bactérienne, caractérisée par un passage des espèces aé
robies, majoritairement Actinomyces et streptocoques, vers un microbiote plus anaérobie et riche en bacilles à Gram négatif tels que Porphyromonas gingivalis, Tannerella forsythia ou Treponema denticola. Ce phénomène de dysbiose microbienne est favorisé par l’épaississement du biofilm, la baisse locale du potentiel redox et la présence de poches gingivales peu oxygénées. Porphyromonas gingivalis, souvent qualifiée de « pathogène clé de voûte », module la réponse immunitaire de l’hôte en dérégulant la phagocytose et en perturbant la signalisation des compléments. Cette réorganisation écologique transforme une flore initialement compatible avec la santé gingivale en un consortium hautement inflammatoire et destructeur.
Par ailleurs, la dysbiose ne se limite pas à un simple changement d’espèces, mais implique également une modification des interactions métaboliques au sein du biofilm. Les bactéries parodonto-pathogènes produisent davantage de lipopolysaccharides, de protéases (gingipaïnes) et de métabolites toxiques qui accentuent la perméabilité épithéliale. Vous pouvez imaginer le sulcus gingival comme une « tranchée » où, au fil du temps, les renforts bactériens les plus agressifs remplacent les soldats de première ligne plus pacifiques. Sans intervention mécanique (brossage, détartrage), cette dérive écologique s’auto-entretient et prépare le terrain à la maladie parodontale.
Réponse immunitaire locale : activation des neutrophiles et macrophages
Face à l’agression bactérienne du biofilm, la gencive met en œuvre une réponse immunitaire innée orchestrée principalement par les neutrophiles et les macrophages. Les neutrophiles migrent massivement à travers l’épithélium de jonction en réponse aux chimiokines (IL-8, C5a) et forment une barrière de défense entre la plaque et le tissu conjonctif. Ils phagocytent les bactéries, libèrent des espèces réactives de l’oxygène et des enzymes lysosomiales, ce qui contribue à la fois au contrôle de l’infection et aux lésions tissulaires collatérales.
Les macrophages résidents, quant à eux, jouent un rôle de « chefs d’orchestre » immunologiques. Ils reconnaissent les antigènes bactériens, sécrètent des cytokines pro-inflammatoires (IL-1β, TNF-α, IL-6) et des médiateurs lipidiques qui modulent la réponse adaptative. À long terme, une activation persistante de ces cellules aboutit à une inflammation chronique, comparable à un feu couvant qui ne s’éteint jamais complètement. Lorsque l’équilibre entre élimination bactérienne et réparation tissulaire se rompt, le risque de transition vers la parodontite augmente sensiblement.
Symptomatologie clinique et critères diagnostiques de la gingivite
Sur le plan clinique, la gingivite se manifeste par un ensemble de signes objectifs et de symptômes subjectifs permettant d’établir un diagnostic précis. L’examen parodontal systématique, réalisé par le chirurgien-dentiste, s’appuie sur l’inspection visuelle, la palpation et l’utilisation d’une sonde parodontale calibrée. Pour vous, patient, les premiers signes d’alerte sont souvent des gencives qui saignent au brossage, une coloration rougeâtre persistante ou une mauvaise haleine inexpliquée. Pour le clinicien, des indices normalisés comme l’indice gingival de Löe et Silness et le saignement au sondage permettent d’objectiver la sévérité de l’inflammation gingivale.
Indice gingival de löe et silness : évaluation de l’inflammation
L’indice gingival de Löe et Silness est l’un des outils de référence pour quantifier l’inflammation gingivale en pratique clinique comme en recherche. Chaque face dentaire (vestibulaire, linguale/palatine, mésiale et distale) est examinée et notée de 0 à 3 selon la présence de rougeur, d’œdème et de saignement. Une valeur de 0 correspond à une gencive saine, alors qu’un score de 3 traduit une inflammation marquée avec saignement spontané. L’addition des scores, rapportée au nombre de sites évalués, permet d’obtenir un indice moyen pour le patient.
Pourquoi cet indice est-il intéressant pour vous ? Parce qu’il offre un suivi chiffré de l’évolution de votre gingivite avant et après traitement. Une baisse du score de Löe et Silness après un détartrage et une amélioration de l’hygiène bucco-dentaire est le reflet objectif d’un meilleur contrôle de l’inflammation gingivale. Pour le praticien, c’est un véritable tableau de bord qui facilite la personnalisation des protocoles de soins et la comparaison des différentes stratégies thérapeutiques.
Saignement au sondage parodontal : test de sensibilité diagnostique
Le saignement au sondage (Bleeding on Probing, BOP) correspond à l’apparition de sang après le passage délicat d’une sonde parodontale dans le sulcus ou la poche gingivale. Ce test simple, mais très sensible, est un marqueur précoce d’inflammation gingivale active. En l’absence de saignement, la probabilité de progression vers une perte d’attache parodontale est faible, alors qu’un pourcentage élevé de sites saignants est corrélé à un risque accru de parodontite.
Lors de votre examen, le chirurgien-dentiste enregistre la présence ou l’absence de saignement sur six sites par dent (mésio-vestibulaire, vestibulaire, disto-vestibulaire, mésio-lingual, lingual et disto-lingual). Un BOP supérieur à 20-30 % des sites constitue un signal d’alarme qui justifie une prise en charge renforcée. On pourrait comparer le saignement au sondage à un « voyant rouge » sur le tableau de bord de votre santé gingivale : discret, indolore, mais à ne pas ignorer.
Œdème gingival et hyperplasie tissulaire : signes pathognomoniques
L’œdème gingival se caractérise par un gonflement visible des papilles interdentaires et des marges gingivales, qui prennent un aspect lisse, brillant et parfois douloureux au toucher. Cette tuméfaction résulte d’une vasodilatation et d’une augmentation de la perméabilité capillaire induites par les médiateurs inflammatoires. L’hyperplasie gingivale, quant à elle, se manifeste par une augmentation du volume tissulaire, souvent associée à certains médicaments (antiépileptiques, inhibiteurs calciques, immunosuppresseurs).
Ces modifications morphologiques modifient la topographie des gencives, créant des niches supplémentaires où la plaque dentaire peut s’accumuler. Vous avez peut-être déjà remarqué des gencives « bouffies » qui recouvrent partiellement les couronnes dentaires : ce sont des signes typiques d’une réaction inflammatoire chronique ou médicamenteuse. Leur présence oriente le diagnostic et conditionne le plan de traitement, pouvant aller d’un simple ajustement thérapeutique à une gingivectomie chirurgicale en cas d’hyperplasie majeure.
Halitose d’origine gingivale : dosage des composés sulfurés volatils
L’halitose, ou mauvaise haleine, est fréquemment associée à la gingivite et aux maladies parodontales. Elle est principalement due à la production de composés sulfurés volatils (CSV) tels que le sulfure d’hydrogène, le méthylmercaptan et le diméthylsulfure par les bactéries anaérobies du biofilm. Cliniquement, l’halitose d’origine gingivale s’accompagne de dépôts de plaque, de saignements et parfois de sécrétions purulentes dans les poches parodontales.
Le dosage des CSV peut être réalisé à l’aide d’appareils spécifiques (halimètres, chromatographie gazeuse) qui quantifient objectivement l’intensité de l’halitose. Pour vous, cela permet de distinguer une simple sensation subjective d’haleine chargée d’une halitose réellement pathologique nécessitant un traitement ciblé. En réduisant l’inflammation gingivale par un détartrage, une amélioration de l’hygiène bucco-dentaire et des bains de bouche adaptés, on observe généralement une baisse significative des niveaux de CSV, avec à la clé une amélioration notable du confort social au quotidien.
Facteurs étiologiques et prédisposants de la maladie gingivale
Si la plaque dentaire constitue le facteur déclenchant principal de la gingivite, de nombreux éléments modulent votre susceptibilité individuelle à développer une maladie gingivale. Il s’agit d’un véritable puzzle multifactoriel où se croisent facteurs locaux, systémiques, environnementaux et comportementaux. Comprendre ces facteurs de risque permet de mettre en place une stratégie de prévention de la gingivite personnalisée et plus efficace.
Parmi les facteurs locaux, on retrouve les restaurations débordantes, les malpositions dentaires, les prothèses mal ajustées et la respiration buccale, qui favorisent la stagnation de la plaque. Les facteurs systémiques incluent notamment le diabète mal contrôlé, les déficits immunitaires (VIH/SIDA), les carences en vitamine C ou en niacine, ainsi que certaines pathologies hématologiques comme la leucémie. Les variations hormonales à la puberté, pendant la grossesse ou à la ménopause augmentent également la réactivité gingivale, ce qui explique l’augmentation de la prévalence de la gingivite dans ces périodes de la vie.
Les habitudes de vie jouent un rôle déterminant. Le tabagisme multiplie par 3 à 4 le risque de maladie parodontale et masque parfois les signes de saignement en provoquant une vasoconstriction gingivale. Une alimentation riche en sucres fermentescibles, une consommation excessive d’alcool ou de cannabis, ainsi qu’un niveau de stress élevé et un sommeil de mauvaise qualité contribuent aussi à fragiliser vos gencives. Enfin, la génétique intervient : près d’un tiers de la population présenterait une prédisposition héréditaire aux maladies parodontales, ce qui implique d’être d’autant plus vigilant si plusieurs membres de votre famille ont souffert de problèmes de gencives ou de pertes dentaires précoces.
Protocoles thérapeutiques conservateurs en parodontologie
Le traitement de la gingivite repose avant tout sur des approches conservatrices visant à éliminer la plaque dentaire et le tartre, à rééquilibrer le microbiote buccal et à contrôler l’inflammation. La pierre angulaire de cette prise en charge reste l’assainissement mécanique des surfaces dentaires complété, lorsque nécessaire, par des adjuvants antiseptiques, physiques ou biologiques. L’objectif est double : stopper la progression de la maladie gingivale et restaurer un environnement compatible avec la santé parodontale à long terme.
Détartrage supragingival et surfaçage radiculaire par ultrasons
Le détartrage supragingival consiste à éliminer le tartre visible au-dessus de la gencive, tandis que le surfaçage radiculaire cible les dépôts présents sous la marge gingivale, sur la surface des racines. La plupart des praticiens utilisent aujourd’hui des appareils à ultrasons, dont les vibrations permettent de fragmenter le tartre tout en irriguant le site avec une solution qui aide au rinçage des débris. Cette technique est souvent complétée par un polissage afin de lisser les surfaces dentaires et rendre l’adhésion de la plaque plus difficile.
Pour vous, cette étape peut être comparée à un « grand ménage de printemps » de vos gencives : on enlève les couches de saleté incrustée qui ne peuvent plus être éliminées par le simple brossage. Dans les cas de gingivite légère à modérée, une à deux séances de détartrage et de surfaçage, combinées à une amélioration de votre technique de brossage, suffisent généralement à faire disparaître les signes inflammatoires en quelques semaines. Dans les formes plus avancées ou chez les patients à risque, des séances plus fréquentes (tous les 3 à 6 mois) peuvent être proposées dans le cadre d’un programme de maintenance parodontale.
Irrigation sous-gingivale à la chlorhexidine 0,12%
L’irrigation sous-gingivale à base de chlorhexidine 0,12 % est un adjuvant thérapeutique couramment utilisé pour renforcer le contrôle chimique du biofilm. À l’aide de seringues spécifiques ou d’inserts ultrasoniques, la solution est délivrée directement au sein du sulcus ou de la poche gingivale, là où les bains de bouche classiques pénètrent difficilement. La chlorhexidine possède une action antibactérienne à large spectre et une substantivité élevée, c’est-à-dire qu’elle reste fixée sur les tissus et libère son principe actif sur une période prolongée.
Cependant, comme tout médicament, son usage doit être raisonné. Une utilisation prolongée et non encadrée peut entraîner des effets secondaires tels que des colorations brunes des dents et de la langue, des dysgueusies (altération du goût) ou des desquamations muqueuses. Votre chirurgien-dentiste peut donc vous proposer des protocoles courts, par exemple des irrigations hebdomadaires sur quelques semaines, parfois complétées par des bains de bouche à domicile sur une durée limitée. Cette approche ciblée permet de maximiser l’efficacité antiseptique tout en minimisant les risques d’effets indésirables.
Thérapie photodynamique au bleu de méthylène
La thérapie photodynamique (TPD) représente une option de plus en plus étudiée dans le traitement conservateur des maladies gingivales. Elle repose sur l’application locale d’un photosensibilisant, comme le bleu de méthylène, suivi d’une illumination par une source de lumière de longueur d’onde spécifique. L’activation du photosensibilisant génère des espèces réactives de l’oxygène capables de détruire sélectivement les bactéries du biofilm sans endommager les tissus de l’hôte.
Concrètement, la TPD peut être utilisée comme complément au détartrage et au surfaçage radiculaire, notamment dans les zones difficiles d’accès ou pour les patients présentant des contre-indications aux antibiotiques. Pour vous, c’est un peu l’équivalent d’un « traitement ciblé » qui vient renforcer l’effet du nettoyage mécanique. Les études cliniques montrent une réduction significative des indicateurs d’inflammation (saignement, profondeur de poche) dans certaines situations, même si cette approche reste pour l’instant réservée à des centres équipés et à des protocoles bien encadrés.
Probiotiques parodontaux : lactobacillus reuteri et bifidobacterium
Les probiotiques parodontaux constituent une approche innovante qui vise non plus seulement à éliminer les bactéries pathogènes, mais à rééquilibrer l’écosystème buccal. Des souches spécifiques telles que Lactobacillus reuteri ou certaines Bifidobacterium peuvent être administrées sous forme de comprimés à sucer, de gels ou de chewing-gums. Elles colonisent temporairement la cavité buccale, produisent des substances antimicrobiennes naturelles et concurrencent les bactéries parodonto-pathogènes pour les sites d’adhésion et les nutriments.
Vous pouvez voir ces probiotiques comme des « alliés » qui viennent renforcer les défenses naturelles de vos gencives. Ils ne remplacent en aucun cas le brossage ou le détartrage, mais peuvent, dans certains cas, réduire l’inflammation résiduelle, améliorer la stabilité du microbiote et diminuer la fréquence des récidives de gingivite. Leur utilisation doit toutefois être individualisée et discutée avec votre praticien, car toutes les préparations disponibles sur le marché n’ont pas le même niveau de preuve scientifique.
Pharmacothérapie antimicrobienne et anti-inflammatoire ciblée
Dans certaines formes de gingivite sévère ou associée à des pathologies systémiques, une pharmacothérapie ciblée peut venir compléter les mesures mécaniques et hygiéniques. Les antibiotiques systémiques ne sont généralement pas indiqués pour une simple gingivite, mais peuvent être prescrits en cas de parodontite agressive, de nécrose tissulaire étendue ou de risque infectieux accru (patients immunodéprimés, diabétiques déséquilibrés). Les molécules les plus utilisées en parodontologie incluent l’amoxicilline associée au métronidazole, la doxycycline ou l’azithromycine, selon les protocoles et les sensibilités bactériennes locales.
Sur le plan local, des gels, fibres ou inserts à base de chlorhexidine, de doxycycline ou de minocycline peuvent être déposés directement dans les poches gingivales pour délivrer une forte concentration d’antibiotique sur une courte période. Cette approche permet de limiter l’exposition systémique et de cibler précisément les sites les plus infectés. Parallèlement, des anti-inflammatoires non stéroïdiens (AINS) ou des corticoïdes topiques peuvent être prescrits de manière ponctuelle pour contrôler la douleur et l’inflammation aiguë, par exemple dans certaines gingivites ulcéro-nécrotiques ou desquamatives.
La recherche s’intéresse également à des thérapeutiques modulant la réponse de l’hôte, comme les inhibiteurs de métalloprotéinases, les analogues de lipoxines ou les compléments en oméga-3, qui visent à favoriser une résolution active de l’inflammation plutôt qu’une simple suppression. Pour vous, l’enjeu est de bénéficier d’un traitement le plus ciblé possible, avec un rapport bénéfice/risque optimal. C’est pourquoi toute prescription médicamenteuse en parodontologie doit être précédée d’un bilan clinique rigoureux, d’un interrogatoire médical complet et, si besoin, d’un échange avec votre médecin traitant.
Prévention secondaire et maintenance parodontale à long terme
Une fois la gingivite contrôlée et les signes cliniques d’inflammation résolus, le véritable défi commence : maintenir ces résultats sur le long terme. La prévention secondaire de la gingivite repose sur une alliance étroite entre vous et votre équipe soignante. D’un côté, votre rôle est d’appliquer quotidiennement des gestes d’hygiène bucco-dentaire rigoureux ; de l’autre, le chirurgien-dentiste assure un suivi régulier, détecte les rechutes précoces et adapte les protocoles de maintenance parodontale.
En pratique, un programme de maintenance comprend généralement : un brossage biquotidien avec une technique adaptée (du rouge vers le blanc), l’utilisation quotidienne de fil dentaire ou de brossettes interdentaires, et, selon les cas, des bains de bouche à usage intermittent. Des consultations de contrôle sont recommandées tous les 6 à 12 mois pour les patients à faible risque, et tous les 3 à 6 mois pour les patients à risque élevé (tabagiques, diabétiques, antécédents de parodontite, prédisposition génétique). Lors de ces visites, un détartrage sélectif, un polissage et une réévaluation des indices gingivaux et du saignement au sondage sont effectués.
Au-delà de l’hygiène locale, la prévention de la gingivite s’inscrit dans une approche globale de votre santé. Une alimentation équilibrée riche en vitamine C, D, calcium et phosphore, l’arrêt du tabac, la gestion du stress et le contrôle des maladies chroniques comme le diabète ont un impact direct sur la stabilité de vos gencives. En d’autres termes, prendre soin de vos gencives revient à prendre soin de vous dans votre ensemble. En restant attentif au moindre signe précoce (saignement, rougeur, gonflement) et en consultant rapidement, vous maximisez vos chances de conserver des gencives saines et des dents solides tout au long de votre vie.