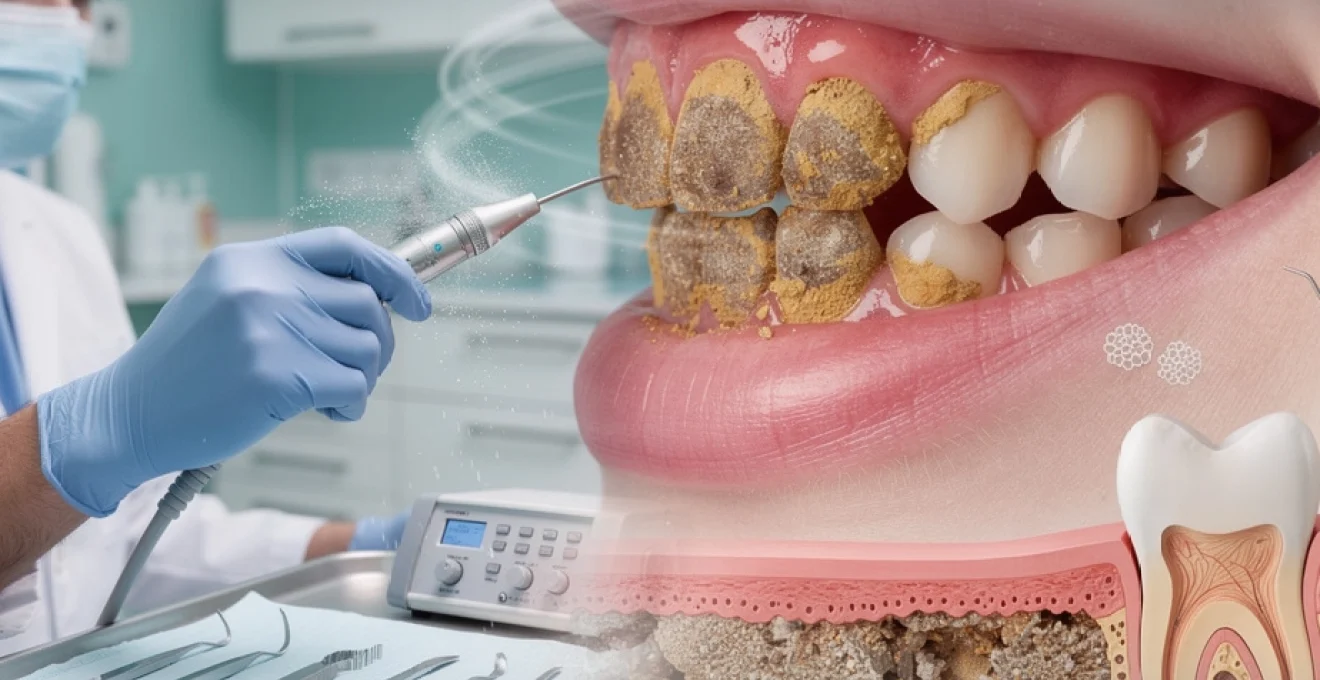
La santé bucco-dentaire repose sur un équilibre délicat entre les micro-organismes présents dans la cavité buccale et les mécanismes de défense naturels de l’organisme. Le détartrage dentaire s’impose comme une intervention thérapeutique fondamentale pour préserver cet équilibre et maintenir l’intégrité des structures parodontales. Cette procédure professionnelle, bien au-delà d’un simple acte esthétique, constitue un véritable pilier de la médecine préventive moderne en odontologie.
L’accumulation progressive de dépôts calcifiés sur les surfaces dentaires représente un défi constant pour la santé gingivale. Ces formations pathologiques, résultant de la minéralisation de la plaque bactérienne, créent un environnement propice au développement de pathologies parodontales sévères. Le détartrage professionnel permet d’interrompre ce processus dégénératif et de restaurer les conditions physiologiques nécessaires au maintien d’un parodonte sain.
Mécanismes physiopathologiques de la formation du tartre dentaire
La compréhension des mécanismes de formation du tartre dentaire nécessite une approche multidisciplinaire intégrant la microbiologie, la biochimie salivaire et la physiologie buccale. Ce processus complexe débute par l’adhésion initiale de micro-organismes spécifiques sur les surfaces dentaires, notamment Streptococcus sanguis et Actinomyces viscosus, qui constituent les colonisateurs primaires de la pellicule acquise exogène.
L’évolution de cette colonisation microbienne suit un schéma temporel précis, avec une succession écologique caractéristique des communautés bactériennes. Dans les premières heures, les bactéries gram-positives aérobies dominent l’écosystème naissant. Progressivement, l’environnement devient plus anaérobie, favorisant l’implantation d’espèces gram-négatives pathogènes comme Porphyromonas gingivalis et Tannerella forsythia.
Processus de minéralisation de la plaque bactérienne
La transformation de la plaque bactérienne souple en tartre calcifié résulte d’un processus de précipitation minérale orchestré par des facteurs salivaires et bactériens spécifiques. Les premiers dépôts de phosphate de calcium apparaissent généralement entre 24 et 72 heures après la formation initiale de la plaque, principalement sous forme de phosphate octocalcique et d’hydroxyapatite déficiente en calcium.
Cette minéralisation précoce s’accompagne d’une modification progressive de la composition microbienne du biofilm. Les bactéries calcifiantes, notamment certaines souches de Corynebacterium et de Veillonella, produisent des enzymes spécifiques qui catalysent la formation de cristaux minéraux au sein de la matrice extracellulaire polysaccharidique.
Rôle des phosphatases alcalines salivaires dans la calcification
Les phosphatases alcalines salivaires jouent un rôle déterminant dans les mécanismes de calcification du tartre dentaire. Ces enzymes, sécrétées principalement par les glandes parotides et sous-mandibulaires, catalysent l’hydrolyse des esters phosphoriques présents dans la salive, libérant des ions phosphate indispensables à la formation de cristaux d’hydroxyapatite.
L’activité phosphatasique varie consid
érablement d’un individu à l’autre et peut être modulée par divers facteurs systémiques, tels que le statut hormonal, le contrôle glycémique ou encore certaines pathologies hépatiques. Plus cette activité est élevée, plus le potentiel de minéralisation de la plaque dentaire augmente, expliquant pourquoi certaines personnes développent du tartre rapidement malgré une hygiène bucco-dentaire apparemment correcte. À l’inverse, une activité phosphatasique plus faible se traduit souvent par une formation de tartre plus lente, mais ne dispense jamais d’un détartrage dentaire régulier.
Sur le plan clinique, la concentration des phosphatases alcalines dans la salive et dans le fluide gingival creviculaires est parfois corrélée à la sévérité des inflammations parodontales. Chez les patients présentant une parodontite active, on observe fréquemment une augmentation de ces enzymes, ce qui renforce le cercle vicieux entre inflammation gingivale, formation de tartre et progression des lésions parodontales. Comprendre ce mécanisme permet d’insister, auprès des patients à risque, sur l’importance d’un suivi rapproché et d’un détartrage professionnel ajusté à leur profil médical.
Composition chimique du tartre supra et sous-gingival
Le tartre dentaire n’est pas une entité homogène : sa composition varie selon qu’il se situe au-dessus (supra-gingival) ou au-dessous (sous-gingival) du rebord gingival. Le tartre supra-gingival, souvent visible à l’œil nu, se forme principalement à partir de la salive et contient majoritairement des cristaux de phosphate de calcium sous différentes formes : hydroxyapatite, whitlockite, brushite et phosphate octocalcique. Cette fraction minérale représente 70 à 90 % de la masse totale, le reste étant constitué d’une matrice organique regroupant protéines, polysaccharides, cellules épithéliales et bactéries mortes ou vivantes.
Le tartre sous-gingival, quant à lui, se développe dans un environnement très différent, nourri par le fluide creviculaires gingival riche en protéines sériques et en composés sanguins. Sa composition minérale est souvent plus riche en cristaux de whitlockite magnésienne, avec une proportion organique plus élevée, composée notamment de bactéries anaérobies strictes fortement pathogènes pour le parodonte. Cliniquement, ce tartre est plus dur, plus dense et plus fortement adhérent à la surface radiculaire, ce qui complique son élimination lors du détartrage et du surfaçage radiculaire.
Cette différence de composition chimique explique en partie la variabilité de la réponse aux techniques de détartrage dentaire. Le tartre supra-gingival, plus friable, répond bien aux ultrasons et au polissage, alors que le tartre sous-gingival nécessite une instrumentation plus fine et plus méticuleuse. De plus, la forte charge bactérienne anaérobie du tartre sous-gingival en fait un réservoir chronique d’agents pathogènes, directement impliqués dans la destruction des tissus de soutien de la dent. C’est pourquoi la prise en charge parodontale ne peut se limiter à un simple nettoyage superficiel, mais doit cibler spécifiquement ces dépôts profonds.
Cinétique de formation selon les zones anatomiques buccales
La vitesse de formation du tartre n’est pas uniforme dans la cavité buccale. Certaines zones anatomiques, particulièrement exposées aux flux salivaires des glandes majeures, présentent une cinétique de minéralisation accélérée. C’est le cas notamment des faces linguales des incisives mandibulaires, situées à proximité immédiate des canaux excréteurs des glandes submandibulaires et sublinguales, ainsi que des faces vestibulaires des premières molaires maxillaires, baignées par la salive parotidienne. Ces régions deviennent, en l’absence de détartrage dentaire régulier, de véritables « hotspots » de calcification.
À l’inverse, les secteurs postérieurs inférieurs ou les zones moins directement exposées aux jets salivaires présentent une cinétique de formation du tartre plus lente, mais la plaque y persiste souvent plus longtemps en raison d’un accès de brossage plus difficile. Chez les patients à hygiène bucco-dentaire insuffisante, l’association de zones de stagnation alimentaire et d’un flux salivaire riche en ions calcium et phosphate aboutit à une progression rapide du dépôt tartreux. C’est précisément pour cette raison que les professionnels recommandent un contrôle régulier, même chez les patients qui estiment « bien se brosser les dents ».
On pourrait comparer la formation du tartre à l’entartrage d’une canalisation : les zones de turbulence et de dépôt préférentiel se calcifient plus rapidement, tandis que d’autres régions restent plus longtemps épargnées, mais finissent également par se minéraliser. Sans intervention, la cinétique de formation du tartre suit une courbe exponentielle, avec une accumulation de plus en plus rapide à mesure que la surface rugueuse du tartre favorise la fixation de nouvelles couches de plaque. Le détartrage professionnel permet de « remettre les compteurs à zéro » et de restaurer des surfaces lisses, moins propices aux adhésions bactériennes.
Techniques instrumentales de détartrage professionnel
Les techniques de détartrage dentaire ont considérablement évolué ces dernières décennies, passant d’une instrumentation exclusivement manuelle à des approches combinées associant ultrasons, curettes spécifiques et systèmes d’aéropolissage. L’objectif reste pourtant le même : éliminer le tartre supra et sous-gingival tout en préservant au maximum l’intégrité des tissus dentaires et gingivaux. Le choix de la méthode dépend de nombreux facteurs : quantité et localisation des dépôts, sensibilité dentaire, présence de récessions gingivales, mais aussi antécédents médicaux du patient.
Dans la pratique clinique quotidienne, le détartrage ultrasonique constitue souvent la première étape, permettant un décollement rapide des masses tartreuses volumineuses. Il est ensuite complété par une instrumentation manuelle de précision, indispensable pour parfaire le nettoyage des zones de furcations, des poches parodontales profondes ou des surfaces radiculaires irrégulières. Enfin, l’aéropolissage et le polissage terminal viennent lisser les surfaces et réduire temporairement l’adhérence bactérienne. Vous vous demandez quel type de détartrage est le plus adapté à votre situation ? C’est précisément le rôle de l’examen clinique initial que de déterminer la stratégie la plus pertinente.
Détartrage ultrasonique avec inserts cavitron et EMS piezon
Le détartrage ultrasonique repose sur des vibrations à haute fréquence transmises à un insert métallique fin, au contact de la surface dentaire. Les systèmes de type Cavitron (magnétostrictifs) et EMS Piezon (piézoélectriques) sont aujourd’hui les plus utilisés en cabinet. Le principe est comparable à celui d’un marteau-piqueur miniaturisé et extrêmement précis : les micro-vibrations fragmentent le tartre, tandis qu’un jet d’eau refroidit l’insert, évacue les débris et crée un effet de cavitation aux propriétés antibactériennes.
Les inserts modernes sont disponibles en une large gamme de formes et de diamètres, permettant d’adapter l’instrumentation à chaque situation clinique : inserts standard pour le tartre volumineux, inserts fins pour les poches parodontales, inserts spécifiques pour les surfaces prothétiques ou les implants. Pour limiter l’hypersensibilité dentaire, le praticien module la puissance de l’appareil et la pression exercée sur la dent, privilégiant des mouvements légers, continus et contrôlés. Contrairement à une idée reçue, bien utilisé, le détartrage ultrasonique n’abîme pas l’émail et ne « creuse » pas la dent.
Sur le plan pratique, le détartrage ultrasonique présente plusieurs avantages pour le patient : durée de séance réduite, confort amélioré, efficacité accrue dans les zones difficiles d’accès. Chez les patients présentant un tartre très adhérent ou sous-gingival profond, cette technologie permet de réduire le temps d’exposition des tissus et de limiter la fatigue opératoire, ce qui se traduit souvent par un résultat plus homogène. Comme pour tout acte médical, l’information préalable du patient et l’ajustement des paramètres à sa sensibilité restent essentiels pour une expérience positive.
Instrumentation manuelle avec curettes gracey et scalers universels
L’instrumentation manuelle demeure un pilier du détartrage dentaire, en particulier lorsqu’il s’agit de traiter les zones sous-gingivales, les poches parodontales ou les surfaces radiculaires complexes. Les scalers universels, à section triangulaire et à angles actifs marqués, sont utilisés principalement pour l’élimination du tartre supra-gingival. Ils permettent un décollement mécanique efficace des dépôts massifs, notamment sur les faces proximales où les ultrasons sont parfois moins accessibles.
Les curettes Gracey, quant à elles, sont des instruments à usage spécifique, conçus pour épouser la morphologie des différentes faces dentaires. Chaque numéro de curette correspond à une zone précise (antérieures, prémolaires, molaires, faces mésiales ou distales), ce qui permet un travail d’une grande finesse à l’intérieur des poches parodontales. L’analogie avec des « petits ciseaux de couture » n’est pas exagérée : ces instruments permettent de « sculpter » la surface radiculaire pour la rendre lisse, propre et biologiquement compatible avec une réattache gingivale.
Le succès de l’instrumentation manuelle repose sur la maîtrise de l’angulation, de la force et des mouvements de traction appliqués par le praticien. Un biseau correctement orienté (entre 60 et 80 degrés par rapport à la surface radiculaire) permet de retirer le tartre sans excès de grattage ni traumatisme de la gencive. Pour le patient, l’association d’une anesthésie locale adaptée et de pauses régulières rend l’acte globalement bien toléré, même en cas de parodontite avancée nécessitant un surfaçage radiculaire complet.
Aéropolissage au bicarbonate de sodium et glycine
L’aéropolissage est une technique complémentaire au détartrage dentaire, qui vise principalement à éliminer la plaque résiduelle, les colorations extrinsèques (tabac, café, thé) et le biofilm supra-gingival. Le principe : une poudre spécifique (bicarbonate de sodium ou glycine) est projetée à haute vitesse par un jet d’air et d’eau, créant un effet d’abrasion contrôlé sur la surface des dents. Utilisé correctement, l’aéropolissage permet d’obtenir en quelques minutes des surfaces lisses et visuellement plus éclatantes, tout en améliorant l’accessibilité aux zones interdentaires.
Le bicarbonate de sodium, plus abrasif, est indiqué pour les taches tenaces situées sur l’émail sain, tandis que la glycine, à grain plus fin, est préférée pour le nettoyage sous-gingival léger et les patients présentant des gencives fragiles ou des restaurations esthétiques. Dans le cadre de la maintenance parodontale, l’aéropolissage à la glycine joue un rôle important pour perturber régulièrement le biofilm pathogène sans altérer la surface radiculaire. Là encore, le choix de la poudre, de la pression et de la durée d’application est individualisé en fonction du profil de risque du patient.
Il est important de rappeler que l’aéropolissage ne remplace pas le détartrage dentaire proprement dit : il ne permet pas de retirer le tartre calcifié. Il intervient en fin de séance, comme une étape de finition qui améliore à la fois l’esthétique et le confort du patient. Pour certains, cette sensation de propreté et de lissage constitue d’ailleurs une forte motivation à maintenir une hygiène bucco-dentaire rigoureuse entre les rendez-vous, ce qui prolonge les bénéfices du traitement.
Protocoles de surfaçage radiculaire en parodontologie
Le surfaçage radiculaire représente l’une des interventions centrales du traitement parodontal non chirurgical. Il consiste à éliminer non seulement le tartre sous-gingival, mais aussi le cément infecté ou contaminé recouvrant les racines, afin de restaurer une surface propre et compatible avec la cicatrisation des tissus. Ce protocole est généralement indiqué chez les patients présentant des poches parodontales ≥ 4 mm, une perte d’attache clinique et des signes d’inflammation gingivale persistante malgré l’hygiène quotidienne.
Sur le plan pratique, le surfaçage radiculaire est souvent réalisé quadrant par quadrant, sous anesthésie locale, à l’aide d’une combinaison d’ultrasons fins et de curettes Gracey. Les séances peuvent être regroupées dans un laps de temps court (protocole intensif) ou réparties sur plusieurs semaines, en fonction de la tolérance du patient et de l’étendue des lésions. L’objectif est de rompre la niche écologique favorable aux bactéries parodontopathogènes et de permettre une réduction progressive de la profondeur des poches, par réadaptation des tissus gingivaux à la racine.
Les études montrent qu’un surfaçage radiculaire bien conduit peut réduire la profondeur des poches de 1 à 2 mm en moyenne et améliorer significativement les indices de saignement au sondage. Cependant, le succès à long terme dépend étroitement de la maintenance parodontale et de la motivation du patient. Sans contrôle régulier et sans détartrage dentaire de rappel, le biofilm pathogène se reconstitue en quelques mois et la maladie reprend son cours. Le surfaçage radiculaire doit donc être vu comme une étape majeure d’un parcours de soins global, et non comme une intervention ponctuelle isolée.
Répercussions microbiologiques du détartrage sur l’écosystème gingival
Le détartrage dentaire ne se contente pas d’enlever des dépôts minéralisés : il modifie en profondeur l’écosystème microbiologique de la cavité buccale, en particulier dans la région gingivale et sous-gingivale. En éliminant le tartre, le praticien supprime un support poreux et rugueux qui abrite des colonies bactériennes organisées en biofilms complexes. Ces biofilms sont dominés, dans les parodontites actives, par des espèces anaérobies gram-négatives telles que Porphyromonas gingivalis, Tannerella forsythia ou Treponema denticola, directement impliquées dans la destruction tissulaire.
Après un détartrage et un surfaçage radiculaire bien conduits, la littérature montre une diminution significative de la charge en bactéries parodontopathogènes et une recolonisation progressive par des espèces plus compatibles avec un parodonte sain. Les flores gram-positives aérobies et facultatives (streptocoques oraux, actinomycètes non pathogènes) reprennent le dessus, réduisant l’inflammation gingivale et les marqueurs cliniques de maladie (saignement, suppuration, mobilité). En quelque sorte, on assiste à une réinitialisation de l’écosystème buccal, que l’hygiène quotidienne va ensuite aider à stabiliser.
Cette réorganisation microbiologique ne se limite pas à la bouche. De nombreuses études ont mis en évidence des liens entre la charge inflammatoire parodontale et certains paramètres systémiques, comme la protéine C-réactive, l’athérogenèse ou le contrôle glycémique chez les patients diabétiques. En réduisant l’inflammation chronique des gencives par le détartrage et la maintenance parodontale, on diminue potentiellement le « bruit inflammatoire » global auquel l’organisme est exposé. Vous pensiez que votre détartrage annuel ne concernait que vos dents ? Il pourrait aussi participer, modestement mais concrètement, à la protection de votre cœur et de vos vaisseaux.
Indications thérapeutiques selon les stades parodontaux
L’indication du détartrage dentaire ne se limite pas à une simple question d’esthétique ou de confort. En parodontologie moderne, chaque stade de maladie gingivale ou parodontale bénéficie de protocoles spécifiques, dans lesquels le détartrage joue un rôle central. La classification actuelle (stades I à IV) permet d’adapter la prise en charge à la sévérité de l’atteinte, au risque de progression et aux facteurs de risque individuels (tabac, diabète, susceptibilité génétique).
Dans les gingivites simples (stade initial sans perte d’attache), un détartrage supra-gingival complet associé à une rééducation à l’hygiène bucco-dentaire suffit le plus souvent à rétablir une santé gingivale en quelques semaines. À ce stade, la maladie est encore réversible, ce qui illustre l’importance d’un dépistage précoce et de séances de prévention régulières. Le patient est alors sensibilisé à l’utilisation de brossettes interdentaires, de fil dentaire et, si nécessaire, de bains de bouche antiseptiques prescrits sur une durée limitée.
Lorsque la maladie évolue vers une parodontite débutante ou modérée (stades I-II), le détartrage dentaire doit être complété par un surfaçage radiculaire ciblé sur les poches ≥ 4 mm. L’objectif est de stopper la perte d’attache et de stabiliser la hauteur osseuse. Dans les formes sévères ou avancées (stades III-IV), le traitement non chirurgical intensif constitue souvent la première phase, avant d’envisager, si nécessaire, des interventions chirurgicales (lambeaux d’assainissement, régénération tissulaire guidée). À chaque étape, la fréquence des séances de maintenance est ajustée, allant de tous les 3 mois pour les cas à haut risque à tous les 6 à 12 mois pour les situations stabilisées.
Contre-indications médicales et précautions cliniques spécifiques
Le détartrage dentaire est un acte courant et globalement sûr, mais il nécessite une adaptation rigoureuse aux antécédents médicaux du patient. Certaines situations, loin de constituer des contre-indications absolues, imposent des précautions particulières. C’est le cas par exemple des patients porteurs de cardiopathies à risque d’endocardite infectieuse, pour lesquels les recommandations peuvent inclure, selon les pays et les situations, une antibioprophylaxie préalable avant un détartrage sous-gingival étendu. De même, chez les personnes sous anticoagulants, une évaluation du risque hémorragique est indispensable.
Les patients porteurs de pacemaker ou de dispositifs électroniques implantables constituent un autre cas particulier. Les anciens modèles de stimulateurs cardiaques pouvaient, théoriquement, être perturbés par certains appareils ultrasoniques magnétostrictifs. Les dispositifs récents sont généralement mieux protégés, mais par prudence, de nombreux praticiens privilégient les systèmes piézoélectriques (type EMS Piezon) ou l’instrumentation manuelle, après avis du cardiologue si nécessaire. Les femmes enceintes, les patients diabétiques déséquilibrés ou immunodéprimés bénéficient également d’une approche individualisée, avec parfois des séances plus courtes, mais plus fréquentes.
Enfin, la gestion de la sensibilité dentaire et de l’anxiété du patient fait partie intégrante des précautions cliniques. Chez les personnes très sensibles, l’utilisation d’ultrasons à faible puissance, de gels désensibilisants préalables ou d’anesthésies loco-régionales ciblées permet de rendre le détartrage beaucoup plus confortable. L’information claire sur le déroulement de la séance, la possibilité de pauses et l’écoute des appréhensions contribuent à instaurer une relation de confiance. Un patient rassuré et bien informé sera plus enclin à revenir régulièrement, condition indispensable pour maintenir des gencives saines sur le long terme.
Protocoles post-détartrage et maintenance parodontale préventive
La phase qui suit immédiatement le détartrage dentaire est cruciale pour la cicatrisation gingivale et la stabilisation des résultats. Dans les jours qui suivent l’intervention, il n’est pas rare de ressentir une légère sensibilité au froid ou au chaud, ainsi que de petites douleurs transitoires lors du brossage. Le praticien peut recommander, pour quelques jours, un analgésique simple, un dentifrice désensibilisant et, selon le cas, un bain de bouche antiseptique à base de chlorhexidine, en cure courte. Il est essentiel de poursuivre le brossage, avec une brosse souple et des gestes doux, afin de ne pas laisser la plaque se réinstaller sur des surfaces fraîchement assainies.
Sur le moyen et le long terme, la maintenance parodontale repose sur un trio indissociable : hygiène bucco-dentaire rigoureuse à domicile, contrôles cliniques réguliers et détartrage dentaire adapté au niveau de risque. Dans la plupart des cas, un intervalle de 6 à 12 mois entre les séances est suffisant. Cependant, chez les patients ayant des antécédents de parodontite, fumeurs, diabétiques ou présentant un entartrage très rapide, une fréquence de 3 à 4 mois est souvent recommandée. Une analogie utile est celle de la révision de votre véhicule : plus le terrain est exigeant, plus les contrôles doivent être rapprochés pour éviter la panne.
Concrètement, la maintenance inclut l’évaluation régulière de la profondeur des poches, du saignement au sondage, de la mobilité dentaire et de l’accumulation de plaque. À chaque visite, le praticien ajuste les conseils d’hygiène : type de brosse (manuelle ou électrique), taille des brossettes interdentaires, techniques de brossage adaptées aux gencives rétractées ou aux restaurations prothétiques. Le patient est encouragé à adopter des habitudes de vie favorables à la santé gingivale : arrêt du tabac, contrôle du diabète, alimentation équilibrée, gestion du stress.
Vous vous demandez comment savoir si votre protocole de maintenance est efficace ? Des gencives qui ne saignent plus au brossage, une haleine plus fraîche, une absence de mobilité nouvelle et une sensation de propreté durable entre les séances sont de bons indicateurs. À l’inverse, l’apparition de saignements, de sensibilités nouvelles ou de mauvaises odeurs persistantes doit vous inciter à consulter sans attendre la prochaine visite programmée. Le détartrage dentaire, intégré dans une stratégie de prévention globale, permet alors de corriger le tir rapidement et d’éviter que de petites alertes ne se transforment en véritables maladies parodontales.