Les pathologies bucco-dentaires représentent un enjeu majeur de santé publique, touchant près de 3,7 milliards de personnes à travers le monde selon l’Organisation mondiale de la santé. Ces affections, bien qu’en grande partie évitables, peuvent avoir des répercussions considérables sur la qualité de vie et la santé générale des individus. La compréhension des mécanismes pathophysiologiques et des manifestations cliniques de ces maladies s’avère cruciale pour leur prévention et leur prise en charge optimale. De la simple carie dentaire aux complications endodontiques complexes, en passant par les maladies parodontales et les troubles de l’occlusion, chaque pathologie présente des caractéristiques spécifiques nécessitant une approche diagnostique et thérapeutique adaptée.
Carie dentaire : pathogenèse et manifestations cliniques du processus carieux
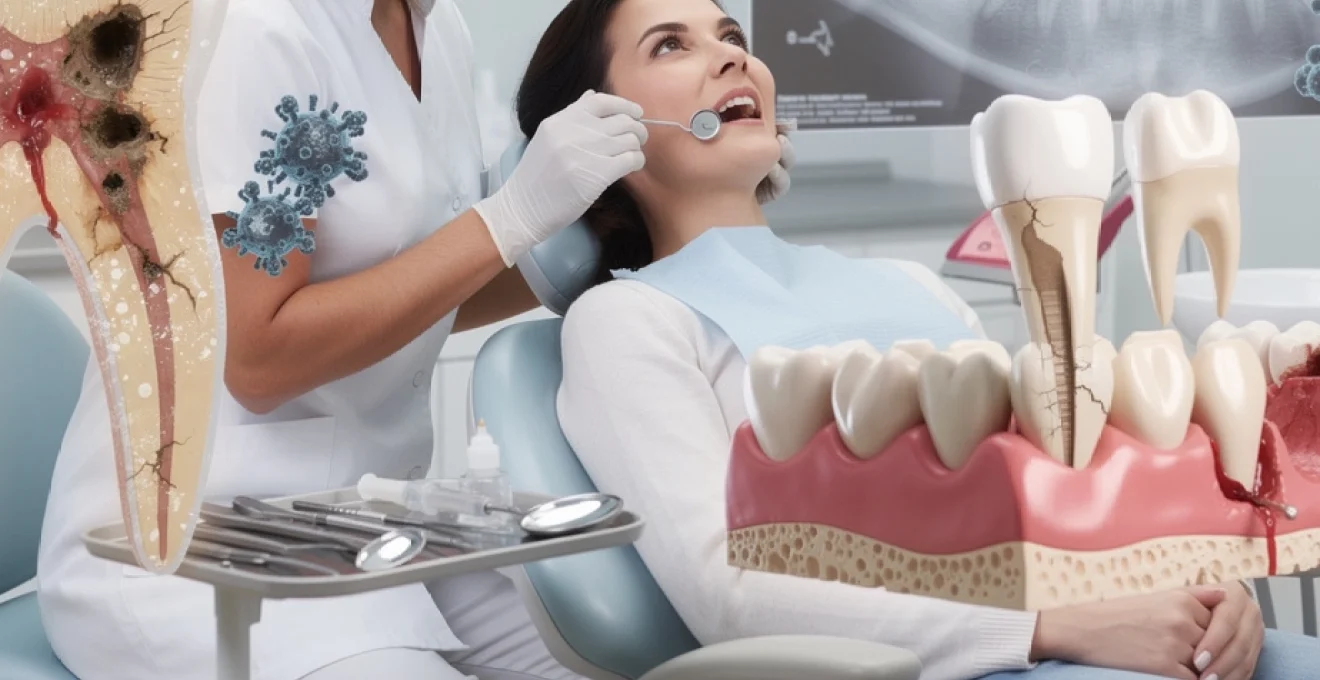
La carie dentaire constitue l’affection bucco-dentaire la plus répandue mondialement, résultant d’un processus infectieux complexe impliquant des interactions multifactorielles entre l’hôte, l’agent pathogène et l’environnement. Cette maladie infectieuse d’origine bactérienne se caractérise par une déminéralisation progressive des tissus durs de la dent, initiée par la production d’acides organiques issus du métabolisme bactérien des sucres fermentescibles.
Streptococcus mutans et formation initiale du biofilm bactérien
Le processus carieux débute par l’adhésion de Streptococcus mutans à la surface de l’émail dentaire, facilitée par la présence de glycoprotéines salivaires constituant la pellicule acquise. Ces bactéries cariogènes possèdent une capacité remarquable à synthétiser des polysaccharides extracellulaires à partir du saccharose, notamment les glucanes, qui favorisent l’agrégation bactérienne et la formation d’un biofilm mature et adhérent.
Déminéralisation de l’émail par les acides lactiques
L’activité métabolique des bactéries acidogènes au sein du biofilm entraîne une production continue d’acides lactiques, acétiques et propioniques. Ces métabolites acides provoquent une chute du pH local en dessous du seuil critique de 5,5, déclenchant ainsi le processus de déminéralisation de l’hydroxyapatite émaillaire. Cette déminéralisation se manifeste initialement par l’apparition de taches blanches opaques, témoins de la perte minérale subsuperficielle.
Progression cavitaire vers la dentine et complications pulpaires
L’évolution non contrôlée du processus carieux conduit à la formation d’une cavité franche traversant l’émail et atteignant la dentine sous-jacente. À ce stade, la progression s’accélère considérablement en raison de la structure tubulaire de la dentine et de sa teneur organique plus élevée. L’invasion bactérienne peut alors progresser vers la pulpe dentaire, provoquant des complications endodontiques telles que la pulpite réversible ou irréversible, pouvant évoluer vers la nécrose pulpaire.
Facteurs de risque : ph salivaire, fluorose et habitudes alimentaires
Plusieurs facteurs influencent la susceptibilité individuelle au développement carieux. Le pH salivaire, la capacité tampon de la salive et le débit salivaire constituent des paramètres déterminants dans l’équilibre déminéralisation-reminéralisation. Les habitudes alimentaires
et la fréquence de consommation de sucres libres jouent un rôle central : grignotages répétés, boissons sucrées sirotées tout au long de la journée ou prise de sodas avant le coucher maintiennent le pH buccal en dessous du seuil critique et favorisent la carie. À l’inverse, un apport optimal en fluor (dentifrice fluoré, eau de boisson fluorée) renforce la résistance de l’émail en favorisant la formation de fluorapatite, moins soluble aux acides. Certaines situations particulières, comme la xérostomie médicamenteuse, les troubles du comportement alimentaire ou le reflux gastro-œsophagien, augmentent également le risque carieux en altérant la qualité de la salive ou en exposant l’émail à des épisodes acides répétés. La prévention de la carie dentaire repose donc sur une approche globale associant hygiène bucco-dentaire rigoureuse, contrôle des apports sucrés, fluorisation adaptée et visites régulières chez le chirurgien-dentiste pour un dépistage précoce.
Gingivite et parodontite : inflammation gingivale et destruction parodontale
Les maladies parodontales regroupent un ensemble d’affections inflammatoires touchant les tissus de soutien de la dent : gencive, ligament parodontal, cément radiculaire et os alvéolaire. La gingivite correspond au stade initial, réversible, caractérisé par une inflammation superficielle de la gencive liée à l’accumulation de plaque dentaire. En l’absence de prise en charge, cette inflammation peut évoluer vers une parodontite, pathologie chronique au cours de laquelle la destruction tissulaire aboutit à une perte d’attache et, à terme, à la mobilité voire à la perte des dents. Au-delà de leurs conséquences locales, ces maladies sont aujourd’hui reconnues comme des facteurs de risque ou des cofacteurs de nombreuses maladies systémiques, notamment le diabète, les maladies cardiovasculaires ou encore certaines complications de la grossesse.
Porphyromonas gingivalis dans l’étiologie de la parodontite chronique
La flore bactérienne responsable de la parodontite est polymicrobienne, mais certaines espèces jouent un rôle clé, qualifiées de « pathogènes parodontaux majeurs ». Parmi elles, Porphyromonas gingivalis occupe une place centrale dans l’étiologie de la parodontite chronique. Cette bactérie anaérobie à Gram négatif possède des facteurs de virulence puissants (gingipaïnes, lipopolysaccharides, fimbriae) qui perturbent la réponse immunitaire de l’hôte et favorisent un état d’inflammation chronique. On parle d’ailleurs de bactérie « keystone » (pierre angulaire) car, même en faible quantité, elle est capable de déséquilibrer l’écosystème sous-gingival et de favoriser la prolifération d’autres bactéries pathogènes.
En s’installant dans les poches parodontales, Porphyromonas gingivalis dégrade les protéines tissulaires, altère l’épithélium de jonction et stimule la production de médiateurs inflammatoires (IL-1β, TNF-α, prostaglandines). Ces médiateurs vont à leur tour activer les ostéoclastes, cellules responsables de la résorption osseuse, et contribuer à la perte des tissus de soutien. Vous l’aurez compris : plus le biofilm sous-gingival est structuré et riche en pathogènes, plus le risque de parodontite active est important. C’est pourquoi le détartrage et le surfaçage radiculaire, qui visent à désorganiser ce biofilm, constituent le socle du traitement parodontal non chirurgical.
Récession gingivale et perte d’attache épithéliale
Sur le plan clinique, l’évolution de la gingivite vers la parodontite se manifeste par une perte d’attache épithéliale : l’épithélium de jonction, normalement situé au collet de la dent, migre en direction apicale. Cette migration s’accompagne d’une destruction des fibres conjonctives du ligament parodontal et parfois d’une récession gingivale, c’est-à-dire d’un recul visible de la gencive qui expose une partie de la racine. Vous avez déjà remarqué des dents qui paraissent « plus longues » qu’auparavant ? Il s’agit souvent de la traduction clinique de cette récession.
La perte d’attache est objectivée au sondage parodontal à l’aide d’une sonde millimétrée qui mesure la profondeur des poches et la distance entre le rebord gingival et la jonction amélo-cémentaire. Plus cette distance est importante, plus la maladie parodontale est avancée. Outre l’impact esthétique, la récession gingivale favorise l’hypersensibilité dentinaire et augmente le risque de caries radiculaires, la dentine étant moins résistante aux agressions acides que l’émail. Une prise en charge précoce, associant assainissement parodontal et correction des facteurs favorisants (brossage traumatique, frein labial bas inséré, malpositions dentaires), permet souvent de stabiliser la situation et, dans certains cas, de recourir à des techniques de chirurgie muco-gingivale pour recouvrir les racines exposées.
Mobilité dentaire et résorption osseuse alvéolaire
Lorsque l’inflammation parodontale est persistante, la destruction de l’os alvéolaire devient cliniquement et radiologiquement perceptible. La résorption osseuse peut être horizontale, avec une diminution uniforme de la hauteur de l’os, ou verticale, créant des défauts angulaires plus profonds autour de certaines dents. Cette perte de support se traduit progressivement par une augmentation de la mobilité dentaire, souvent source d’inconfort fonctionnel et d’anxiété pour les patients. On peut comparer l’os alvéolaire à des fondations de maison : plus elles sont fragilisées, plus la structure devient instable.
La mobilité dentaire est évaluée cliniquement (grades de 0 à 3) et peut être aggravée par des traumatismes occlusaux (bruxisme, malocclusions) ou des prothèses mal adaptées. Dans les stades avancés, des migrations dentaires (espaces interdentaires, béances, chevauchements) peuvent apparaître, modifiant l’occlusion et l’esthétique du sourire. Le traitement vise alors à contrôler l’infection parodontale, à stabiliser la mobilité (parfois via des attelles dentaires) et, lorsque cela est possible, à régénérer les tissus perdus par des techniques de chirurgie parodontale régénératrice (membranes, biomatériaux, facteurs de croissance). Sans intervention, l’issue ultime est souvent l’édentement, avec les répercussions fonctionnelles et psychologiques que cela implique.
Classification AAP 2017 des maladies parodontales
Pour harmoniser le diagnostic et la prise en charge, l’Académie américaine de parodontologie (AAP) et la Fédération européenne de parodontologie (EFP) ont proposé en 2017 une nouvelle classification des maladies et conditions parodontales. Celle-ci distingue principalement les parodontites selon un système de « stades » (I à IV), reflétant la sévérité et la complexité du cas, et de « grades » (A à C), traduisant la vitesse de progression de la maladie et la présence de facteurs de risque (tabac, diabète, antécédents familiaux).
Concrètement, un stade I correspond à une parodontite initiale avec perte d’attache légère, tandis qu’un stade IV décrit une parodontite sévère avec perte de dents et altération marquée de la fonction masticatoire. Le grade C, quant à lui, témoigne d’une progression rapide, souvent observée chez des sujets jeunes fumeurs ou diabétiques mal équilibrés. Cette classification, plus dynamique, permet de personnaliser le plan de traitement et la fréquence de maintenance parodontale. Elle rappelle aussi l’importance d’une approche interdisciplinaire : coordination avec le médecin traitant, le diabétologue ou le cardiologue lorsque des maladies systémiques sont en jeu.
Abcès dentaire apical et complications endodontiques
L’abcès dentaire apical représente l’une des urgences bucco-dentaires les plus fréquentes, caractérisée par une infection localisée au niveau de l’apex de la racine dentaire. Il fait le plus souvent suite à une carie profonde non traitée, à une pulpite irréversible ou à un traumatisme ayant entraîné la nécrose de la pulpe. Les bactéries colonisent alors le système canalaire, migrent vers le foramen apical et déclenchent une réaction inflammatoire intense dans les tissus périapicaux, pouvant aboutir à la formation d’un foyer purulent encapsulé. Cliniquement, le patient décrit généralement une douleur pulsatile, exacerbée à la mastication, associée à une sensibilité à la percussion et parfois à un œdème des tissus mous adjacents.
Sans prise en charge rapide, l’abcès apical peut se compliquer de cellulite diffuse, de fistule muqueuse ou cutanée, voire, plus rarement, de complications systémiques graves (thrombophlébite, médiastinite, atteinte des voies aériennes). Le traitement vise prioritairement à éliminer la source infectieuse : réalisation d’un traitement endodontique (dévitalisation) avec mise en forme et désinfection méticuleuse des canaux, ou extraction de la dent lorsque celle-ci est trop délabrée ou non restaurable. Le drainage de l’abcès, par ouverture coronale ou incision, permet de soulager rapidement la douleur en évacuant le pus.
Les antibiotiques systémiques ne sont indiqués qu’en cas de signes généraux (fièvre, altération de l’état général) ou d’extension de l’infection aux tissus de voisinage. Lorsqu’un traitement endodontique antérieur a échoué et qu’une lésion périapicale persiste, une reprise de traitement ou une chirurgie endodontique (apectomie, curetage de la lésion) peuvent être nécessaires. Là encore, la prévention reste la meilleure stratégie : contrôler les caries, traiter les pulpites dès leur apparition et ne pas négliger une dent qui devient soudainement insensible ou se décolore, signes possibles de nécrose pulpaire silencieuse.
Érosion dentaire et usure pathologique des surfaces occlusales
L’érosion dentaire se définit comme une perte irréversible de substance dentaire d’origine chimique, sans implication bactérienne directe. Elle résulte de l’exposition répétée des dents à des acides d’origine extrinsèque (alimentation, boissons) ou intrinsèque (reflux gastro-œsophagien, vomissements répétés). Contrairement à la carie, l’érosion ne s’accompagne pas de cavité initialement, mais d’un amincissement progressif de l’émail, qui devient lisse, brillant et parfois translucide. Sur les faces occlusales, cette usure pathologique se traduit par un aspect « creusé », avec disparition des reliefs cuspidiens et aplatissement des surfaces masticatoires.
Les boissons gazeuses sucrées ou « light », les jus de fruits, certaines eaux aromatisées et les boissons énergisantes ont un pH souvent inférieur à 4, suffisant pour dissoudre l’hydroxyapatite lorsqu’elles sont consommées de façon fréquente. De même, chez les patients présentant un reflux ou des troubles du comportement alimentaire (boulimie, anorexie avec vomissements), l’acide chlorhydrique gastrique remonte régulièrement dans la cavité buccale, attaquant préférentiellement les faces palatines des dents maxillaires. Avec le temps, l’érosion peut entraîner hypersensibilité dentinaire, fractures coronaires et altération de la dimension verticale d’occlusion, avec des conséquences fonctionnelles et esthétiques majeures.
La prise en charge de l’érosion dentaire repose d’abord sur l’identification et la correction des facteurs causaux. Sur le plan comportemental, on recommandera par exemple de limiter la fréquence des boissons acides, de les consommer plutôt pendant les repas, de ne pas les garder en bouche, et d’éviter le brossage immédiat après une exposition acide (attendre 30 minutes pour permettre une reminéralisation salivaire). Sur le plan médical, une orientation vers un gastro-entérologue ou un médecin nutritionniste peut s’imposer en cas de reflux ou de trouble alimentaire. Enfin, sur le plan dentaire, la restauration des surfaces usées par des résines composites, des onlays ou des couronnes permet de protéger la dentine exposée et de rétablir la fonction masticatoire.
Bruxisme nocturne et traumatisme occlusal chronique
Le bruxisme se caractérise par un serrement ou un grincement involontaire des dents, pouvant survenir pendant le sommeil (bruxisme nocturne) ou à l’état d’éveil (bruxisme diurne). Souvent associé au stress, à l’anxiété ou à certains médicaments, il est aujourd’hui considéré comme un trouble du mouvement lié au système nerveux central plutôt que comme une simple mauvaise habitude. Le bruxisme nocturne, en particulier, expose les structures dentaires et parodontales à des forces excessives et répétées, responsables d’un traumatisme occlusal chronique. À long terme, ces contraintes mécaniques peuvent entraîner usure dentaire, fractures coronaires ou radiculaires, douleurs musculaires et troubles de l’articulation temporo-mandibulaire (ATM).
Attrition dentaire et facettes d’usure caractéristiques
L’attrition dentaire désigne l’usure mécanique des dents par contact dent contre dent, phénomène typiquement observé chez les patients bruxomanes. Cliniquement, elle se traduit par l’apparition de facettes d’usure planes, lisses, souvent symétriques sur les faces occlusales ou incisales. Avec le temps, ces facettes peuvent mettre à nu la dentine sous-jacente, plus foncée que l’émail, donnant aux dents un aspect jaunâtre et raccourci. Vous avez l’impression que vos dents « rapetissent » ou changent de forme ? Il peut s’agir d’un signe d’attrition active.
Outre l’impact esthétique, l’attrition expose à une hypersensibilité thermique et mécanique, car la dentine est parcourue de tubules reliés à la pulpe. Dans les cas sévères, la chambre pulpaire peut se retrouver très proche de la surface, augmentant le risque de complications pulpaires en cas de surcharge. Le diagnostic repose sur l’examen clinique, parfois complété par des enregistrements vidéo ou des dispositifs de monitoring nocturne. La prise en charge associe la protection des surfaces dentaires (gouttières occlusales, restaurations) à la gestion des facteurs aggravants comme le stress ou les anomalies occlusales.
Troubles de l’articulation temporo-mandibulaire associés
Le traumatisme occlusal chronique induit par le bruxisme peut également impacter l’appareil manducateur dans son ensemble, en particulier l’articulation temporo-mandibulaire. Les patients se plaignent fréquemment de douleurs préauriculaires, de craquements ou de claquements à l’ouverture de la bouche, voire de blocages articulaires transitoires. On peut comparer l’ATM à une charnière soumise à des microchocs répétés : à terme, les structures cartilagineuses et ligamentaires peuvent se dégrader, conduisant à des dysfonctionnements de l’appareil manducateur.
Ces troubles peuvent s’accompagner de céphalées tensionnelles, de douleurs cervicales ou d’une fatigue musculaire matinale, signes indirects d’une hyperactivité nocturne. L’examen clinique recherche des limitations d’ouverture, des déviations de la trajectoire mandibulaire ou des bruits articulaires. La prise en charge, multidisciplinaire, associe souvent rééducation fonctionnelle (kinésithérapie, orthophonie dans certains cas), orthèses occlusales stabilisatrices et, si nécessaire, ajustements de l’occlusion par restaurations ou traitements orthodontiques. Une prise en charge psychologique ou la mise en place de techniques de relaxation peut également être proposée pour réduire la composante psychogène du bruxisme.
Hyperactivité des muscles masticateurs et EMG
Sur le plan physiopathologique, le bruxisme se caractérise par une hyperactivité des muscles masticateurs (masséters, temporaux, ptérygoïdiens), particulièrement marquée pendant certaines phases du sommeil. Cette activité musculaire excessive peut être objectivée par électromyographie (EMG), qui enregistre l’intensité et la fréquence des contractions. On observe ainsi des épisodes répétés de décharges musculaires puissantes, parfois plusieurs centaines de fois par nuit, bien au-delà des sollicitations observées lors d’une mastication normale. Imaginez vos muscles de la mâchoire effectuant un « entraînement intensif » chaque nuit : douleurs, fatigue et hypertrophie musculaire peuvent rapidement en découler.
Cliniquement, cette hyperactivité se traduit par des douleurs à la palpation des masséters, une sensation de mâchoire « crispée » au réveil, voire une augmentation visible du volume des muscles, donnant un aspect plus anguleux au visage. L’EMG peut être utilisée en contexte de recherche ou dans des cas complexes pour quantifier l’activité bruxomane et évaluer l’efficacité des thérapeutiques. Cependant, dans la pratique quotidienne, le diagnostic est le plus souvent clinique, basé sur l’interrogatoire, l’examen des dents et des muscles, et parfois les observations du conjoint qui rapporte des grincements nocturnes.
Gouttières occlusales et traitement par toxine botulique
Le traitement de première intention du bruxisme nocturne repose sur la confection d’une gouttière occlusale, généralement en résine rigide, portée la nuit. Cette orthèse a plusieurs objectifs : protéger les dents de l’usure, répartir plus harmonieusement les forces occlusales, diminuer la surcharge sur l’ATM et moduler l’activité musculaire. Bien qu’elle ne « guérisse » pas le bruxisme en tant que tel, la gouttière en limite grandement les conséquences dentaires et musculaires. Il est essentiel qu’elle soit parfaitement adaptée et régulièrement contrôlée par le chirurgien-dentiste.
Dans certains cas de bruxisme sévère ou rebelle, l’injection de toxine botulique dans les muscles masséters et temporaux peut être envisagée. En inhibant temporairement la libération d’acétylcholine au niveau de la jonction neuromusculaire, la toxine réduit la force de contraction musculaire et, par conséquent, l’intensité des épisodes de bruxisme. Les patients rapportent souvent une diminution des douleurs et une amélioration de la qualité du sommeil. Ce traitement, toutefois, doit être réservé à des indications bien sélectionnées, réalisé par des praticiens formés, et s’inscrire dans une approche globale incluant la prise en charge du stress, l’hygiène du sommeil et, si besoin, un accompagnement psychologique.
Malocclusions dentaires et déformations maxillo-faciales
Les malocclusions dentaires désignent les anomalies d’alignement et d’articulation des arcades dentaires lors de la fermeture de la bouche. Elles peuvent se traduire par un encombrement dentaire, des diastèmes, des supraclusions (overbite), des béances antérieures ou postérieures, des décalages squelettiques entre les mâchoires (prognathisme mandibulaire, rétrognathie maxillaire, etc.). Au-delà de leur impact esthétique, ces troubles peuvent perturber la fonction masticatoire, la phonation et, à long terme, favoriser des pathologies comme la parodontite, l’usure dentaire ou les dysfonctionnements de l’ATM. On estime qu’une proportion importante de la population présente une forme de malocclusion, plus ou moins marquée, nécessitant parfois un traitement orthodontique ou orthognathique.
Les causes des malocclusions sont multiples : facteurs génétiques (taille des mâchoires, forme des arcades), habitudes parafonctionnelles (succion digitale prolongée, déglutition infantile persistante, respiration buccale), pertes dentaires précoces non compensées, traumatismes ou pathologies générales (troubles de croissance, syndromes cranio-faciaux). Chez l’enfant, ces anomalies peuvent être prises en charge précocement par de l’orthodontie interceptive, visant à guider la croissance des mâchoires et à corriger les habitudes délétères. Chez l’adolescent et l’adulte, des traitements orthodontiques multi-attaches ou par aligneurs transparents permettent de réaligner les dents et d’optimiser l’occlusion fonctionnelle.
Dans les cas de déformations maxillo-faciales sévères, une approche combinée orthodontico-chirurgicale peut être nécessaire. La chirurgie orthognathique, réalisée en collaboration avec un chirurgien maxillo-facial, permet de repositionner les bases osseuses (maxillaire, mandibule) pour rétablir une occlusion harmonieuse et une esthétique faciale équilibrée. Bien que ces traitements puissent paraître lourds, ils apportent souvent un bénéfice considérable en termes de fonction, de confort et de confiance en soi. Pour vous, l’essentiel est de ne pas banaliser une « mauvaise occlusion » : un bilan orthodontique permet de poser un diagnostic précis et de définir, en concertation avec votre praticien, la stratégie la plus adaptée à votre situation.