Le plombage dentaire représente l’une des interventions les plus courantes en odontologie conservatrice, touchant près de 95% de la population adulte au cours de sa vie. Cette procédure fondamentale permet de restaurer l’intégrité structurelle et fonctionnelle des dents affectées par des processus carieux ou des traumatismes. Avec l’évolution constante des matériaux biomédicaux et des techniques cliniques, le choix du matériau de restauration optimal nécessite une compréhension approfondie des propriétés physico-chimiques, biologiques et mécaniques de chaque option thérapeutique disponible.
L’odontologie restauratrice moderne offre aujourd’hui un éventail impressionnant de matériaux, allant des amalgames dentaires traditionnels aux céramiques bioactives de dernière génération. Cette diversité thérapeutique soulève néanmoins des questions complexes concernant la sélection du matériau le plus approprié selon la localisation de la lésion, les contraintes biomécaniques et les exigences esthétiques du patient.
Anatomie et physiologie de la carie dentaire nécessitant un plombage
Processus de déminéralisation de l’émail par les acides bactériens
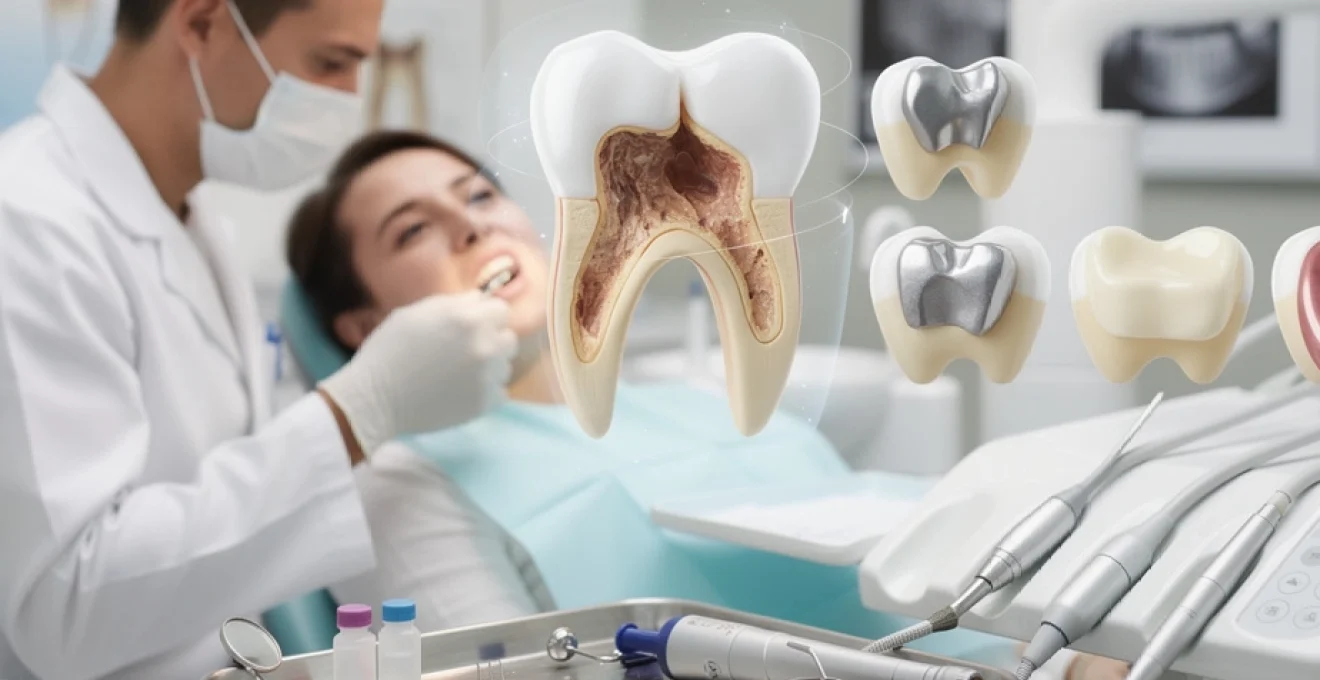
La formation d’une cavité carieuse résulte d’un processus complexe de déséquilibre entre les phénomènes de déminéralisation et de reminéralisation de l’émail dentaire. Les bactéries cariogènes, principalement Streptococcus mutans et Lactobacillus, métabolisent les sucres alimentaires et produisent des acides organiques, notamment l’acide lactique. Ces acides maintiennent un pH inférieur à 5,5 au niveau de l’interface biofilm-émail, provoquant la dissolution des cristaux d’hydroxyapatite qui constituent la matrice minérale de l’émail.
Le processus initial de déminéralisation crée des microporosités subsurfaciques dans l’émail, invisibles cliniquement mais détectables par des techniques de diagnostic avancées comme la fluorescence laser. Cette phase précoce, appelée white spot lesion, demeure potentiellement réversible grâce aux mécanismes naturels de reminéralisation salivaire, particulièrement en présence d’ions fluorure qui favorisent la formation de fluorapatite, plus résistante aux attaques acides.
Progression carieuse à travers la dentine et formation cavitaire
Lorsque le processus carieux franchit la jonction amélo-dentinaire, la progression s’accélère considérablement en raison de la structure tubulaire et moins minéralisée de la dentine. Les tubules dentinaires, orientés radialement depuis la pulpe, facilitent la diffusion des acides bactériens et des toxines vers les tissus pulpaires. Cette propagation latérale caractéristique explique pourquoi les cavités carieuses présentent souvent une morphologie en forme de flacon, avec un orifice d’entrée étroit dans l’émail et une base élargie dans la dentine.
La dentine cariée se caractérise par deux zones distinctes : la dentine infectée, colonisée par les bactéries et irréversiblement altérée, et la dentine affectée, déminéralisée mais stérilisable et potentiellement conservable. Cette distinction revêt une importance capitale pour le praticien, car elle détermine l’étendue de l’éviction tissulaire nécessaire lors de la préparation cavitaire. Vous devez comprendre que la préservation maximale de dentine saine constitue un objectif thérapeutique fondamental pour maintenir la résistance biomécanique
de l’ensemble de la dent restaurée, en particulier dans les secteurs postérieurs fortement sollicités lors de la mastication.
Critères cliniques d’évaluation de la profondeur lésionnelle
L’indication d’un plombage dentaire repose sur une évaluation rigoureuse de la profondeur de la carie. En pratique clinique, le dentiste s’appuie sur l’examen visuel, la palpation à la sonde et l’analyse radiographique rétro-alvéolaire ou bite-wing. L’aspect crayeux ou pigmenté de l’émail, l’effondrement des crêtes marginales ou la présence d’une ombre sous-jacente orientent vers une atteinte dentinaire nécessitant une obturation.
Sur le plan radiologique, la profondeur lésionnelle est appréciée par rapport à l’épaisseur de la dentine et à la proximité de la chambre pulpaire. Une lésion limitée à la moitié externe de la dentine pourra généralement être traitée par un plombage classique, tandis qu’une carie s’étendant au tiers interne imposera souvent des mesures supplémentaires de protection pulpaire (base ou sous-couche) voire un traitement endodontique. Vous comprendrez ainsi pourquoi deux caries apparemment similaires en surface peuvent conduire à des plans de traitement très différents selon leur profondeur réelle.
La symptomatologie rapportée par le patient constitue un autre critère déterminant. Une sensibilité fugace au froid orientera plutôt vers une carie modérée, alors qu’une douleur spontanée, prolongée après le stimulus thermique ou réveillant la nuit évoque une atteinte pulpaire plus avancée. L’objectif de l’odontologie conservatrice moderne est d’intervenir suffisamment tôt pour permettre un plombage simple et éviter d’en arriver aux traitements de canal plus invasifs.
Classification black des cavités dentaires et implications restauratrices
Pour planifier un plombage dentaire adapté, les praticiens se réfèrent encore aujourd’hui à la classification de Black, qui décrit cinq grands types de cavités selon leur localisation. Les cavités de classe I concernent les sillons des faces occlusales des molaires et prémolaires, ainsi que les faces palatines des incisives supérieures. Elles sont soumises à d’importantes forces axiales et nécessitent donc des matériaux de restauration présentant une bonne résistance à la compression, comme les amalgames ou certains composites renforcés.
Les classes II englobent les lésions proximales des prémolaires et molaires, impliquant souvent une atteinte des crêtes marginales. Ces cavités sont particulièrement critiques car elles participent au contact interproximal et à la stabilité de l’arcade. La reconstruction anatomique à l’aide de matrices et de coins interdentaires est essentielle pour éviter la formation de pièges à plaque ou de points de contact ouverts. Les cavités de classe III et IV touchent les faces proximales des incisives et canines, sans (classe III) ou avec (classe IV) atteinte de l’angle incisif, imposant des restaurations à haute exigence esthétique, typiquement en résine composite ou en céramique collée.
Enfin, les cavités de classe V concernent la région cervicale des dents, au niveau du collet, zone soumise à des contraintes flexurales particulières et à un environnement gingival parfois inflammatoire. Ici, des matériaux libérant du fluor comme les verres-ionomères ou certains compomères peuvent présenter un intérêt prophylactique. Connaître cette classification Black vous permet de mieux comprendre pourquoi votre dentiste vous proposera parfois un amalgame, parfois un composite ou une céramique selon la localisation précise de la carie et les contraintes masticatoires associées.
Matériaux de restauration dentaire : propriétés biomécaniques et biocompatibilité
Amalgames dentaires au mercure : composition argent-étain-cuivre
L’amalgame dentaire, longtemps considéré comme le matériau de référence pour les plombages postérieurs, résulte du mélange de mercure élémentaire (environ 50 %) avec une poudre d’alliage métalliques principalement composée d’argent, d’étain et de cuivre. Après trituration, cette pâte malléable est condensée dans la cavité préparée, puis durcit progressivement par réaction chimique pour former une structure métallique stable. Sa grande résistance à la compression et sa tolérance aux environnements humides en font un excellent candidat pour les zones soumises à de fortes contraintes masticatoires.
D’un point de vue biomécanique, l’amalgame présente toutefois un module d’élasticité différent de celui de la dentine et ne se lie pas chimiquement au tissu dentaire. La rétention repose donc sur une préparation cavitaire à parois convergentes, ce qui implique de retirer davantage de tissu sain qu’avec un composite adhésif. Sur le plan de la biocompatibilité, les données scientifiques actuelles indiquent que les quantités de vapeur de mercure libérées par un amalgame intact demeurent largement inférieures aux seuils toxiques pour l’organisme, même à long terme. Les préoccupations se situent davantage sur le plan environnemental, ce qui explique la volonté progressive de réduire son utilisation au profit de matériaux alternatifs.
En pratique clinique, l’amalgame conserve toutefois des indications pertinentes, notamment chez les patients à forte cario-activité, dans les secteurs postérieurs difficilement isolables ou lorsque le contrôle de l’humidité est imparfait. Vous l’aurez compris : si le plombage gris est moins esthétique que le plombage blanc, il reste un allié précieux lorsqu’il s’agit de privilégier la durabilité dans des conditions défavorables.
Résines composites photopolymérisables et charges de renforcement
Les résines composites, souvent qualifiées de plombages blancs, constituent aujourd’hui le matériau de choix pour la majorité des restaurations directes. Elles se composent d’une matrice résineuse organique (généralement à base de bis-GMA ou d’UDMA), de charges inorganiques (verre, silice, céramique) et d’un agent de couplage silane assurant la liaison entre ces deux phases. La photopolymérisation, déclenchée par une lumière bleue spécifique, induit la polymérisation de la résine et la rigidification du matériau en quelques secondes.
La proportion et la granulométrie des charges déterminent en grande partie les propriétés mécaniques et optiques du composite. Les composites microhybrides ou nanohybrides offrent un excellent compromis entre résistance à l’usure, polissabilité et mimétisme esthétique avec l’émail naturel. Leur capacité à adhérer à l’émail et à la dentine via des systèmes adhésifs modernes permet une préparation cavitaire plus conservative, limitant l’ablation de tissus sains. En revanche, la contraction de polymérisation, comparable à un léger « rétrécissement » du matériau en durcissant, peut générer des contraintes internes et favoriser la micro-infiltration marginale si la mise en place n’est pas correctement gérée.
Pour minimiser ces risques, les cliniciens appliquent le composite en couches successives de faible épaisseur, en respectant un protocole d’éclairage rigoureux et en choisissant la bonne viscosité selon la situation (bulk-fill, flow, universel, etc.). Pour vous, patient, le principal avantage du plombage en résine composite est évident : une restauration esthétique, de la couleur de la dent, quasi invisible à l’œil nu, tout en garantissant une fonction masticatoire satisfaisante lorsqu’elle est réalisée dans les règles de l’art.
Ciments verre-ionomètre et libération fluorée prolongée
Les ciments verre-ionomère (CVI) représentent une famille de matériaux auto-adhésifs issus de la réaction acide-base entre un verre aluminosilicaté de calcium et une solution d’acide polyacrylique. Leur particularité réside dans leur capacité à se lier chimiquement à l’émail et à la dentine, sans nécessiter de mordançage agressif, et à libérer des ions fluorure de manière prolongée. Cette libération fluorée exerce un effet cariostatique local, en favorisant la reminéralisation des tissus adjacents et en réduisant le risque de carie secondaire.
D’un point de vue mécanique, les verres-ionomères conventionnels restent cependant moins résistants à l’abrasion et à la fracture que les composites ou les amalgames. Ils sont donc plutôt réservés aux restaurations de petites cavités cervicales (classe V), aux dents temporaires chez l’enfant ou comme matériau de base sous un autre matériau plus résistant. Des versions modifiées par addition de résine (CVI modifiés résine) ont été développées pour améliorer leur résistance et leur esthétique, tout en conservant une partie de leur potentiel de libération de fluor.
Pour les patients à haut risque carieux, aux hygiènes bucco-dentaires difficiles (personnes âgées, patients poly-pathologiques), ces matériaux offrent une véritable valeur ajoutée préventive. On peut les comparer à une « barrière intelligente » qui non seulement comble la cavité, mais diffuse également des agents protecteurs dans le temps, à la manière d’un pansement imbibé de médicament.
Compomères hybrides et adhésion amélo-dentinaire
Les compomères, ou composites polyacides modifiés, sont des matériaux hybrides qui tentent de combiner les avantages des résines composites et des verres-ionomères. Leur matrice résineuse proche des composites est associée à des particules de verre ionomère capables, après prise, de participer à une réaction acide-base secondaire. Ils nécessitent une photopolymérisation comme les composites, mais présentent également une certaine capacité de libération d’ions fluorure, bien que moindre que celle des CVI classiques.
Sur le plan de l’adhésion amélo-dentinaire, les compomères sont utilisés en association avec des systèmes adhésifs similaires à ceux des composites. Leur indication principale concerne les restaurations de petites cavités, en particulier en denture temporaire ou dans des zones cervicales où la résilience légèrement supérieure du matériau peut mieux accompagner les micro-déformations de la dent. Ils offrent une esthétique satisfaisante, une manipulation aisée et un temps de travail confortable pour le praticien.
Pour vous, ces matériaux restent assez « transparents » dans le discours quotidien, car ils sont souvent regroupés dans la catégorie des plombages blancs. Pourtant, leur profil hybride en fait une option intéressante dans certains contextes cliniques, lorsque l’on souhaite conjuguer adhésion fiable, esthétique correcte et effet préventif modéré grâce à la libération de fluor.
Céramiques dentaires et techniques de collage
Les restaurations céramiques, qu’il s’agisse d’inlays, d’onlays ou de couronnes partielles, représentent le haut de gamme des matériaux de restauration indirecte. Les céramiques feldspathiques, les vitrocéramiques au disilicate de lithium ou les céramiques infiltrées de polymère offrent une excellente biocompatibilité, une stabilité de couleur remarquable et une résistance à l’abrasion très proche de celle de l’émail naturel. Grâce aux techniques numériques CAD/CAM, ces restaurations peuvent désormais être conçues et usinées au fauteuil en une seule séance, comme avec les systèmes CEREC.
La clé du succès des restaurations céramiques réside dans les protocoles de collage adhésif. La surface interne de la céramique est conditionnée par un mordançage à l’acide fluorhydrique, puis traitée au silane pour assurer une liaison chimique avec la résine de collage. Du côté dentaire, l’émail et la dentine sont préparés avec des systèmes adhésifs contemporains, permettant une intégration micromécanique de la résine dans les tissus minéralisés. Ce « sandwich adhésif » crée un ensemble dent-restauration très cohésif, limitant au maximum les infiltrations marginales.
Si le coût de ces restaurations est plus élevé que celui d’un plombage direct en composite ou en amalgame, leur longévité et leur stabilité fonctionnelle en font un investissement particulièrement pertinent pour les dents très délabrées ou les patients exigeants en termes d’esthétique et de confort. En quelque sorte, on pourrait comparer la céramique à une « prothèse sur mesure » ultra-précise, quand le plombage direct s’apparente davantage à un « pansement renforcé » mis en place directement en bouche.
Protocoles cliniques de préparation cavitaire et mise en place
Anesthésie locale et techniques d’injection intraligamentaire
Avant toute préparation pour un plombage dentaire, l’anesthésie locale vise à assurer un confort optimal au patient. Les anesthésiques les plus couramment utilisés sont des solutions de lidocaïne ou d’articaïne associées à un vasoconstricteur, injectées à proximité des nerfs innervant la dent concernée. Dans les secteurs maxillaires, l’infiltration para-apicale suffit le plus souvent, tandis que dans les secteurs mandibulaires, un bloc tronculaire du nerf alvéolaire inférieur est fréquemment nécessaire.
Les techniques intraligamentaires, qui consistent à injecter une petite quantité d’anesthésique dans le ligament alvéolo-dentaire au moyen d’aiguilles très fines et de seringues spéciales, offrent une alternative intéressante lorsque l’on souhaite limiter l’engourdissement des tissus mous. Elles sont particulièrement utiles pour des obturations unitaires sur des dents isolées ou chez les patients appréhendant la sensation de « bouche endormie ». Pour vous, l’important à retenir est que, grâce à ces différentes techniques, la grande majorité des plombages modernes se déroulent sans douleur, avec un contrôle de la sensibilité finement ajusté par le praticien.
La gestion de l’anxiété fait également partie intégrante du protocole. Une communication claire, des explications étape par étape et, si nécessaire, l’utilisation de techniques complémentaires (sédation consciente, prémédication) permettent de transformer une expérience redoutée en acte de soin bien toléré. N’hésitez jamais à exprimer vos craintes à votre dentiste : plus nous connaissons vos attentes, mieux nous pouvons adapter nos protocoles.
Éviction carieuse et préparation à la fraise diamantée
Une fois l’anesthésie en place, le temps opératoire débute par l’éviction carieuse. À l’aide de fraises diamantées ou carbure de tungstène tournant à grande vitesse sous spray d’eau, le praticien élimine l’émail fragilisé et ouvre l’accès à la dentine cariée. Des instruments manuels, comme les excavateurs à cuillère, complètent souvent ce travail en permettant une ablation plus sélective des tissus infectés, particulièrement dans la dentine profonde.
La préparation cavitaire moderne se veut minimale et respectueuse des tissus sains, en rupture avec les principes plus mutilants de l’odontologie traditionnelle. Le but n’est plus de créer une cavité standardisée pour un matériau de plombage donné, mais d’adapter la forme de la préparation à l’étendue réelle de la lésion et aux propriétés adhésives du matériau choisi. On parle ainsi de dentisterie « minimalement invasive », où chaque dixième de millimètre de dent préservé contribue à la longévité de la restauration.
En parallèle, le praticien s’assure d’adoucir les angles vifs, de créer des biseaux sur l’émail lorsque cela est indiqué et de préserver les structures clés comme les crêtes marginales lorsque c’est possible. Ces détails, invisibles pour vous, conditionnent pourtant la qualité de l’intégration du plombage et sa résistance dans le temps.
Isolation du champ opératoire par digue en caoutchouc
L’isolation du champ opératoire constitue une étape déterminante pour la réussite des restaurations adhésives, en particulier des composites. La digue en caoutchouc, fine membrane élastique perforée et maintenue en place par des crampons métalliques, permet d’isoler une ou plusieurs dents de la salive, du sang et de l’humidité buccale. Elle crée un environnement sec et propre, indispensable pour un mordançage efficace de l’émail et un collage optimal.
Au-delà de l’aspect technique, la digue améliore aussi votre confort : elle évite les sensations désagréables de débris ou de liquides dans la gorge, réduit le risque d’ingestion de petits instruments et permet au praticien de travailler plus sereinement et plus rapidement. Certains patients redoutent son installation, mais après quelques minutes d’adaptation, la plupart constatent qu’ils respirent et déglutissent normalement, et que l’intervention semble même passer plus vite.
Dans les situations où la pose de digue est difficile (dents très délabrées, limitations anatomiques), des alternatives comme les rouleaux de coton, les écarteurs de joues ou des systèmes d’aspiration optimisés sont utilisées. Cependant, dès que la situation le permet, l’isolation par digue reste la référence pour garantir la durabilité d’un plombage dentaire, notamment lorsqu’il s’agit d’une restauration blanche collée.
Systèmes adhésifs et mordançage à l’acide phosphorique
Le succès des restaurations en résine composite et de nombreux matériaux hybrides repose sur la qualité de l’adhésion à l’émail et à la dentine. Le mordançage à l’acide phosphorique à 35-37 % crée des micro-rugosités dans l’émail et déminéralise superficiellement la dentine, augmentant ainsi la surface de contact et permettant la pénétration des monomères adhésifs. Après un rinçage soigneux et un séchage contrôlé, un primer et un adhésif sont appliqués pour infiltrer ces zones microdéminéralisées.
Les systèmes adhésifs actuels se déclinent en plusieurs générations, des protocoles « etch-and-rinse » en trois étapes jusqu’aux adhésifs universels pouvant être utilisés selon différentes stratégies. Le choix du système dépend des habitudes du praticien, de la situation clinique et du matériau de restauration. Une couche adhésive correctement photopolymérisée forme ce que l’on appelle la « couche hybride », véritable interface de liaison entre la dent et le plombage composite, jouant un rôle central dans l’étanchéité et la résistance de la restauration.
Du point de vue du patient, ces étapes restent invisibles, mais elles expliquent en grande partie pourquoi deux plombages apparemment identiques peuvent avoir des durées de vie très différentes. Un protocole adhésif rigoureux, respectant les temps d’application, d’évaporation des solvants et de photopolymérisation, réduit considérablement le risque de décollement, de sensibilité post-opératoire et de caries secondaires.
Durabilité et maintenance des restaurations dentaires
La longévité d’un plombage dentaire dépend autant du matériau choisi que de la technique de pose et des habitudes du patient. En moyenne, un amalgame correctement réalisé peut durer de 10 à 15 ans, voire davantage, tandis qu’un composite présente une durée de vie clinique de 7 à 10 ans selon les études, avec des variations importantes en fonction de la taille de la cavité et de la localisation. Les restaurations céramiques bien collées peuvent dépasser 15 à 20 ans de service avec un taux de succès élevé.
Pour maximiser la durée de vos plombages, une hygiène bucco-dentaire rigoureuse reste déterminante : brossage bi-quotidien avec un dentifrice fluoré, utilisation quotidienne du fil dentaire ou des brossettes interdentaires, et limitation de la fréquence des apports sucrés. Les visites de contrôle annuelles ou biannuelles permettent au dentiste de détecter précocement les signes d’usure, de fissuration ou de décollement marginal, avant que la situation n’évolue vers une carie secondaire ou une fracture plus sévère.
Certains facteurs individuels influencent également la longévité des restaurations : bruxisme (grincement des dents), habitudes parafonctionnelles (ronger des objets, se ronger les ongles), acidité salivaire élevée, maladies générales ou médications réduisant le flux salivaire. Dans ces cas, des mesures spécifiques peuvent être proposées, comme le port d’une gouttière nocturne, l’utilisation de gels fluorés à domicile ou des séances de prophylaxie plus rapprochées. Vous l’aurez compris : un plombage n’est pas un dispositif « à vie », mais une solution durable qui exige un entretien régulier pour conserver toutes ses performances.
Complications post-opératoires et gestion des échecs restaurateurs
Malgré le respect des protocoles, certaines complications peuvent survenir après la pose d’un plombage. La plus fréquente est la sensibilité post-opératoire, transitoire, aux variations thermiques ou à la mastication. Elle résulte souvent d’une irritation réversible de la pulpe dentaire ou d’un ajustement occlusal imparfait. Dans la grande majorité des cas, ces symptômes régressent spontanément en quelques jours à quelques semaines. Si la douleur persiste au-delà de deux semaines, augmente en intensité ou devient spontanée, un contrôle chez le dentiste s’impose.
D’autres complications incluent la fracture partielle du plombage, le décollement marginal, la coloration des bords ou l’apparition d’une carie secondaire. Ces situations sont généralement détectées lors des visites de contrôle, mais vous pouvez aussi les remarquer vous-même par une sensation de « marche » sous la langue, un aliment qui se coince plus facilement entre les dents ou un changement d’aspect visible dans le miroir. Dans bien des cas, une simple réfection de l’obturation suffit ; parfois, il est nécessaire de passer à une solution plus couvrante, comme un inlay/onlay ou une couronne, surtout si la dent est devenue trop fragilisée.
Enfin, l’échec le plus redouté est l’atteinte pulpaire irréversible conduisant au besoin d’un traitement endodontique. Elle se manifeste par des douleurs spontanées, pulsatives, souvent nocturnes, ou par une douleur au chaud persistant longtemps après le retrait du stimulus. Si vous ressentez ce type de symptômes après un plombage, ne tardez pas à consulter : plus l’intervention est précoce, meilleures sont les chances de conserver la dent à long terme, même si un traitement de canal est nécessaire.
Innovation technologique et matériaux bioactifs en odontologie conservatrice
L’odontologie conservatrice connaît actuellement une véritable révolution avec l’émergence de matériaux dits « bioactifs ». Contrairement aux matériaux simplement « inertes », ces nouveaux composites, verres-ionomères hautement chargés ou ciments à base de silicate de calcium sont conçus pour interagir positivement avec les tissus dentaires et l’environnement buccal. Ils peuvent libérer des ions calcium, phosphate et fluorure, favoriser la formation de dentine tertiaire et contribuer à la reminéralisation des zones déminéralisées adjacentes à la restauration.
Les composites bioactifs et les ciments de type bioceramic sont par exemple utilisés comme bases de protection pulpaire ou comme matériaux d’obturation dans des cavités profondes proches de la chambre pulpaire. Leur capacité à stimuler une réponse de réparation de la pulpe et à former une barrière minéralisée les rapproche davantage d’un « pansement thérapeutique intelligent » que d’un simple comblement mécanique. Pour le patient, cela se traduit potentiellement par une réduction du risque de nécrose pulpaire et donc par une meilleure préservation de la vitalité de la dent.
Parallèlement, les technologies numériques CAD/CAM, la prise d’empreinte optique et l’impression 3D transforment la manière dont nous concevons et fabriquons les restaurations. Les inlays, onlays et couronnes partielles usinés dans des blocs céramiques ou hybrides offrent une précision d’ajustage et une reproductibilité difficilement atteignables avec les techniques traditionnelles. À terme, on peut envisager des matériaux de plombage « personnalisés », imprimés sur mesure en fonction de la morphologie de votre dent et de vos contraintes occlusales spécifiques.
Enfin, la recherche se penche sur des matériaux antibactériens intégrant des agents comme les nanoparticules d’argent, les peptides antimicrobiens ou des monomères quaternaires d’ammonium. L’objectif ? Réduire la charge bactérienne résiduelle dans la cavité et limiter la progression des caries secondaires, principal facteur d’échec des plombages à long terme. Nous ne sommes pas encore à l’ère du plombage « auto-réparateur », mais chaque avancée nous rapproche d’une dentisterie restauratrice toujours plus durable, conservatrice et respectueuse de la biologie dentaire.